
Cialis ist bekannt für seine lange Wirkdauer von bis zu 36 Stunden. Dadurch unterscheidet es sich deutlich von Viagra. Viele Schweizer vergleichen daher Preise und schauen nach Angeboten unter dem Begriff cialis generika schweiz, da Generika erschwinglicher sind.
Linet brochure clinique multicare

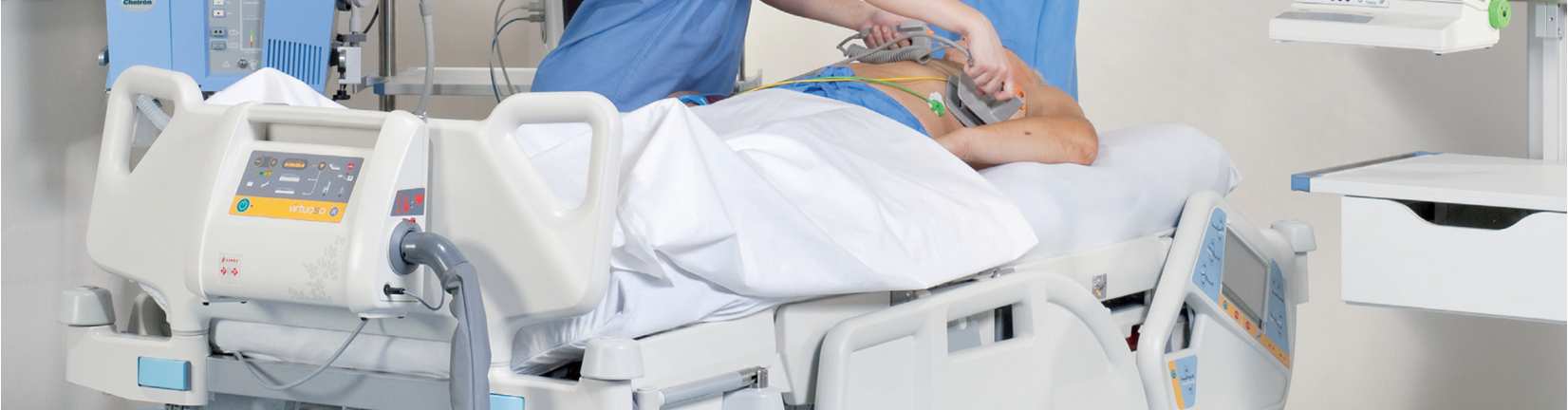


Rapport d'études sur le lit Multicare

VAP : Epidémiologie / Etiologie / Couts
VAP : DIAGNOSTIC GENERAL / Prévention et traitement
Prévention et Latéralisation

VAP :Epidémiologie / Etiologie / Couts
PNEUMONIE ACQUISE SOUS RESPIRATEUR
Jean Chastre et Jean-Yves Fagon Service de Réanimation Médicale, Groupe Hospitalier Pitié-Salpêtrière ; et Service de Réanimation Médicale, Hôpital Européen Georges-Pompidou, Paris, France
RÉSUMÉ (Am J Respir Crit Care Med, vol. 165, p. 867–903, 2002)
La pneumonie acquise sous respirateur (VAP –Ventilator-associated pneumonia) continue à engendrer des complications au niveau de
l'évolution de l'état de santé de 8 à 28 % des patients sous ventilation artificielle (VA). Contrairement aux infections d'organes plus
fréquemment impliquées (p.ex. appareil urinaire et peau), dont le taux de mortalité est faible, allant de 1 à 4 %, le taux de mortalité relatif à la
VAP va de 24 à 50 % et peut atteindre 76 % dans certaines services de soins intensifs spécifiques ou si une infection pulmonaire est due à des
agents pathogènes à haut risque. Les principaux organismes responsables d'une infection sont les staphylocoques dorés, les bacilles
pyocyaniques et les entérobactéries. Cependant, les agents étiologiques se différencient largement en fonction de la population de patients
prise en charge en soins intensifs – réanimation, la durée d'hospitalisation et avant un traitement antimicrobien. Étant donné que les
traitements antimicrobiens adaptés aux patients atteints de VAP améliorent de manière significative les résultats, une identification plus rapide
des patients infectés et une sélection précise d'agents antimicrobiens représentent d'importants objectifs cliniques. Notre parti pris personnel
est que l'utilisation de techniques bronchoscopiques pour obtenir des prélèvements protégés par brossage bronchique et par lavage
bronchoalvéolaire à partir de la zone infectée dans les poumons permet aux médecins de mettre au point une stratégie thérapeutique
supérieure à celle uniquement basée sur l'évaluation clinique. Si les médecins ne disposent pas de fibroscopie bronchique pour traiter des
patients chez qui l'on suspecte, au niveau clinique, d'être atteint de VAP, on leur recommande de suivre soit une procédure de diagnostic non
bronchoscopique simplifiée ou une stratégie dans laquelle les décisions concernant l'antibiothérapie sont fondées sur un score clinique
construit à partir de sept variables. Le choix du traitement antimicrobien initial doit être fondé sur la flore prédominante, qui est responsable
de la VAP, dans chaque établissement, tableau clinique, informations fournies par l'examen direct des sécrétions pulmonaires et les activités
antibactériennes intrinsèques des agents antimicrobiens et leurs caractéristiques pharmacocinétiques. Il faudra réaliser d'autres essais
cliniques pour définir la durée optimale de traitement et les conditions dans lesquelles la monothérapie peut être administrée en toute
sécurité.
TABLEAU 1 : INCIDENCE ET TAUX DE MORTALITÉ BRUT RELATIFS À LA PNEUMONIE ACQUISE SOUS RESPIRATEUR
Année de publication Nombre de patients Incidence (en %) Critères de diagnostic Taux de mortalité (en %)
Patients en USI
Salata
Autopsie clinique
PSB/LBA clinique
Patients atteints de SDRA
Sutherland
Définition des abréviations : SDRA = syndrome de détresse respiratoire aiguë ; LBA = lavage broncho-alvéolaire ; USI = Unité de soins intensifs ;PSB = prélèvement par brossage bronchique protégé; PTC = cathéter télescopique branché

VAP :Epidémiologie / Etiologie / Couts
Tableau 6 : FACTEURS INDÉPENDANTS DE LA PNEUMONIE ACQUISE SOUS RESPIRATEUR IDENTIFIÉS PAR UNE
ANALYSE MULTIFACTORIELLE DANS DES ÉTUDES SÉLECTIONNÉES
Sérum albumine < 2,2 g/dl
Inhibiteur H2 ± antiacides
Saison : automne, hiver
Agents paralytiques, sédation
intraveineuse continue
> 4 unités de produits sanguins
Surveillance de la pression intracrânienne
BPCO, pneumopathie
Pression positive en fin d'expiration
Coma ou conscience altérée
Changements fréquents des circuits du
Brûlures, traumatismes
Sonde naso-gastrique
Sévérité des maladies
Position couchée sur le dos
Aspiration gastrique de volume important
Transport hors de l'USI
Colonisation gastrique et pH
Antibiothérapie antérieure ou
Colonisation des voies respiratoires
pas d'antibiothérapie
VAP :Epidémiologie / Etiologie / Couts
LUTTE CONTRE LES INFECTIONS EN USI
Philippe Eggimann, M.D. et Didier Pittet, M.D., MS.
Unité de soins intensifs médicaux (Dr Eggimann) et le Programme de lutte contre les infections (Infection Control Program)(Dr Pittet), Service de médecine interne, Hôpitaux universitaires de Genève, Genève, Suisse.
RÉSUMÉ (Chest 2001 ; 120 ; 2059-2093)
Les infections nosocomiales (IN) touchent, actuellement, 5 à 15 % des patients hospitalisés et peuvent engendrer descomplications chez 25 à 33 % des patients admis en USI. Les causes les plus courantes sont : la survenue d'une pneumoniedue à la ventilation artificielle, les infections intra-abdominales consécutives à un traumatisme ou une interventionchirurgicale et une bactériémie provenant de dispositifs intravasculaires. La cible de cet aperçu sont les médecins des USIafin de les convaincre que les principes de lutte contre les infections en USI sont fondés sur de simples concepts et qu'il nefaut pas considérer l'application de stratégies préventives comme un contrôle administratif ou restrictif de leur activitémais, plutôt comme des mesures fondamentales simples à mettre en œuvre au chevet du patient. Une connaissancedétaillée de l'épidémiologie, fondée sur des méthodes de surveillance appropriées est nécessaire pour comprendre laphysiopathologie et les motifs des stratégies préventives qui se sont révélés efficaces. Les principes des mesurespréventives générales, tels que la mise en œuvre de précautions standard et d'isolement, ainsi que le contrôle del'utilisation des antibiotiques sont réexaminés.
Par ailleurs, des mesures pratiques spécifiques visant la prévention et la lutte contre la pneumonie acquise sousrespirateur, la sinusite et les infections de la circulation sanguine, de l'appareil urinaire et du site chirurgical sont détaillées.
Des données récentes corroborent fortement le fait que ces stratégies ne peuvent être efficaces que sur des périodesprolongées si elles peuvent être intégrées au comportement de l'ensemble des membres du personnel impliqué dans lessoins prodigués aux patients.
Par conséquent, les mesures de lutte contre les infections doivent être considérées comme une priorité et intégréesentièrement dans le processus continu d'amélioration de la qualité des soins.
TOUS SERVICES CONFONDUS REANIMATION
VAP :Epidémiologie / Etiologie / Couts
CONSÉQUENCES CLINIQUES ET ÉCONOMIQUES RELATIVES À LA PNEUMONIE ACQUISE SOUS RESPIRATEUR
Safdar N, Dezfulian C, Collard HR, Saint S.
Section of Infectious Diseases, Department of Medicine (Service des maladies infectieuses, département de médecine), Universityof Wisconsin Medical School (Université de l'école de médecine du Wisconsin), 600 Highland Avenue, Madison, WI 53792, États-Unis.
RÉSUMÉ (Crit Care Med. oct. 2005 ; 33(10) : 2184-93)
CONTEXTE : la survenue de pneumonie acquise sous respirateur (VAP) est l'infection nosocomiale la plus courante chez lespatients gravement malade. Les conséquences cliniques et économiques de la VAP restent mal connues, mais un large éventailde valeurs est mentionné dans la littérature.
OBJECTIF : réaliser une analyse générale afin de déterminer l'incidence de la VAP et le taux de mortalité qui lui est imputable, ladurée de séjour à l'hôpital et les coûts.
SOURCE DES DONNÉES : des recherches informatisées dans PUBMED et MEDLINE complétées par des recherches manuellesd'articles pertinents, en se limitant toutefois aux articles publiés après 1990.
SÉLECTION DES ÉTUDES : inclusion d'études d'observation en anglais et d'essais cliniques randomisés qui fournissent desdonnées relatives à l'incidence de la VAP. Les études de cohortes appariées ont également été incluses pour calculer le taux demortalité dû à cette affection et la durée d'hospitalisation.
EXTRACTION DES DONNÉES : les données proviennent de la population de patients, des critères de diagnostic de la VAP, del'incidence, des résultats, du type d'unité de soins intensifs et du plan d'étude.
SYNTHÈSE DES DONNÉES : l'incidence cumulée de la VAP a été calculée en associant les résultats de plusieurs études qui utilisentdes formules standard pour combiner des proportions, dans lesquelles sont calculés la moyenne pondérée et la variance. Lesrésultats issus d'études qui comparent les unités de soins intensifs et le taux de mortalité en hôpital dû à la VAP, la duréed'hospitalisation supplémentaire et le nombre de jours supplémentaires sous ventilation artificielle ont été regroupés à l'aided'un modèle d'effets aléatoires comprenant une évaluation de l'hétérogénéité.
D'après nos résultats, a) entre 10 % et 20 % des patients sous ventilation artificielle > 48 heures développent une VAP ; b) il apparaît que les patientsgravement malades qui développent une VAP présentent deux fois plus de risques de mourir par rapport à des patients de même type, mais ne souffrantpas de VAP (rapport de cotes pondéré : 2 ,03 ; Intervalle de Confiance à 95 % : 1,16 à 3,56) ; c) les durées de séjour en unité de soins intensifs despatients atteints d'une VAP sont significativement plus longues (moyenne = 6,10 jours ; Intervalle de Confiance à 95 % : 5,32 à 6,87 jours) ; et d) lespatients qui développent une VAP encourent des frais d'hôpitaux supplémentaires > ou = à 10 019 $.
D'HOSPITALISATION EN USI
SUPPLÉMENTAIRES PAR
La pneumonie acquise sous respirateur survient chez une proportion importante de patients mis sous ventilation artificielle.
De plus, elle est associée à une morbidité importante, un taux de mortalité multiplié par deux et des surcoûts. Étant donnéces résultats, il est nécessaire de mettre en œuvre de toute urgence des stratégies de prévention efficaces de la VAP.
VAP :Epidémiologie / Etiologie / Couts
ÉPIDÉMIOLOGIE ET RÉSULTATS RELATIFS À LA PNEUMONIE ACQUISE SOUS RESPIRATEUR DANS UNE GRANDE BASE DE
DONNÉES AMÉRICAINE
Jordi Rello, M.D., Daniel A. Ollendorf, MPH, Gerry Oster, PhD, Montserrat Vera-Llonch, M.D., MPH, Lisa Bellm, MIM, RebeccaRedman, M.D., Marin H. Kollef, M.D., FCCP for the VAP Outcomes Scientific Advisory Group (FCCP pour les résultats de la VAP dugroupe consultatif scientifique)
RÉSUMÉ (Chest 2002 ; 122 ; 2115-2121)
OBJECTIFS : évaluer les facteurs de risque de la pneumonie acquise sous respirateur (VAP), ainsi que son effet sur le taux demortalité à l'hôpital, l'utilisation des ressources et les frais d'hôpitaux.
PLAN DE TRAVAIL : les études de cohortes appariées rétrospectives qui utilisent des données provenant d'une grande base dedonnées américaine relative aux malades hospitalisés.
PATIENTS : les patients admis en USI entre janvier 1998 et juin 1999 qui ont été mis sous ventilation artificielle > 24 heures.
MESURES : les facteurs de risque relatifs à la VAP ont été examinés à l'aide des rapports de cotes bruts et ajustés (RCa).
Les cas atteints de VAP ont été appariés suivant la durée sous ventilation artificielle, la sévérité de la maladie lors de l'admission(taux de mortalité prévu), le type d'admission (médical, chirurgical, traumatisme) et l'âge comprenant jusqu'à trois sujets témoin.
La mortalité, l'utilisation des ressources et les frais d'hôpitaux facturés ont, ensuite, été comparés entre les groupes de cas et desujets témoin.
Parmi les 9080 patients répondant aux critères d'inclusion à l'étude, la VAP est apparue chez 842 patients (9,3 %). L'intervalle moyen entrel'intubation, l'admission en USI, l'entrée à l'hôpital du patient et l'identification de la VAP était respectivement de 3,3 jours, 4,5 jours et5,4 jours. Les facteurs de risque indépendants relatifs à la survenue de la VAP étaient les suivants : le sexe masculin, l'admission entraumatologie et des déciles intermédiaires relatifs à la sévérité de la maladie sous-jacente (lors de l'admission) [RCa : respectivement1,58, 1,75 et de 1,47 à 1,70]. Les patients souffrant de VAP ont été appariés à 2243 sujets témoin ne présentant pas de VAP. Le taux demortalité à l'hôpital n'était pas significativement différent entre les cas et les sujets témoin appariés (30,5 % vs 30,4 %, p 0,713 %).
Cependant, les patients atteints de VAP présentaient une durée de ventilation artificielle significativement plus longue (14,3 - 15,5 jours vs4,7 - 7,0 jours, p < 0,001), séjour en USI (11,7- 11,0 jours vs 5,6 6,1 jours, p < 0,001) et le séjour à l'hôpital (25,5 -22,8 jours vs 14,0-14,6jours, p < 0,001). La survenue de VAP a également été associée à une augmentation de > 40 000 $ en moyenne des frais d'hôpitaux parpatient (104 983 $ - 91 080 $ vs 63 689 $ - 75 030 $, p < 0,001).
ierv sue degtanrceuoP
Durée de séjour à l'hôpital (en jours)
Figure 1 : Taux de survie à l'hôpital parmi les patients avec (trait plein) et sans (trait en pointillé) VAP issu de l'analyse cas-témoin appariée : p = 0,1733 en utilisant le test logarithmique par rang pour analyser les courbes de survie Kaplan-Meier. Figure 2 : Résultats de santé et économiques associés à la VAP. Représentation des valeurs moyennes et des écarts-types : *p < 0,001 pour toutes les comparaisons.
Cette étude de cohorte appariée rétrospective, la plus importante de ce type, montre que la VAP est une infection nosocomiale courantequi est associée à des résultats cliniques et économiques médiocres. Bien qu'il se puisse que les stratégies de prévention de survenue deVAP ne réduisent pas la mortalité, elles peuvent, néanmoins, apporter d'autres bénéfices importants aux patients, à leurs familles et auxsystèmes hospitaliers.
VAP :Diagnostic général : prévention et traitement
RECOMMANDATION DE PRATIQUE CLINIQUE FONDÉE SUR DES PREUVES POUR PRÉVENIR LA PNEUMONIE ACQUISE SOUS
RESPIRATEUR
Peter Dodek, M.D., MHSc ; Sean Keenan, M.D., MSc (Épid) ; Deborah Cook, M.D., MSc (Épid) ; Daren Heyland, M.D., MSc (Épid) ;Michael Jacka, M.D., MSc ; Lori Hand, RRT ; John Muscedere, M.D. ; Debra Foster, I.D.E. ; Nav Mehta, M.D. ; Richard Hall, M.D. ; etChristian Brun-Buisson, M.D., pour le Canadian Critical Care Trials Group (Groupe canadien d'essais cliniques dans le domaine dessoins intensifs) et le Canadian Critical Care Society (Societé canadienne de soins intensifs)
RÉSUMÉ (Ann Intern Med. 2004 ; 141 : 305-313)
CONTEXTE : la pneumonie acquise sous respirateur (VAP) représente un problème de sécurité important chez les patients
gravement malades.
OBJECTIF : développer une recommandation fondée sur des preuves scientifiques pour la prévention de la VAP.
SOURCES DES DONNÉES : MEDLINE, EMBASE et des revues systématiques de la Base de données Cochrane.
SÉLECTION DES ÉTUDES : les auteurs cherchent de manière méthodique des essais cliniques comparatifs randomisés et des
revues systématiques qui impliquent des adultes sous ventilation artificielle et qui ont été publiés avant le 1er avril 2003.
EXTRACTION DES DONNÉES : les interventions physiques, positionnels et pharmacologiques qui étaient susceptibles d'influencer
le développement de la VAP ont été considérées. Les auteurs ont coté, de manière individuelle et en deux exemplaires, la validité
des essais, l'importance de l'effet et les intervalles de confiance, l'homogénéité des résultats, et la sécurité d'emploi, la faisabilité
et les questions économiques.
SYNTHÈSE DES DONNÉES : recommandé : l'intubation par voie oro-trachéale, le changement des circuits du respirateur
uniquement pour chaque nouveau patient et en cas de saletés présentes dans les circuits, l'utilisation de dispositifs clos
d'aspiration endotrachéal qui sont remplacés pour chaque nouveau patient et indiqués au niveau clinique, des échangeurs de
chaleur et d'humidité en l'absence de contre-indications, le remplacement hebdomadaire de ces échangeurs et la position demi-
assise en l'absence de contre-indication. Envisager le drainage des sécrétions sous-glottiques et l'utilisation de lits cinétiques.
Non recommandé : l'administration de Sucralfate pour prévenir la survenue de VAP chez les patients présentant un risque élevé
d'hémorragie gastro-intestinale, ainsi que d'antibiotiques topiques pour prévenir également la VAP. Étant donné des arguments
insuffisants ou discordants, aucune recommandation n'a été effectuée concernant la recherche systématique de sinusites
maxillaires, la physiothérapie thoracique, le moment choisi pour réaliser la trachéostomie, la position couchée sur le ventre,
l'administration d'antibiotiques prophylactiques par voie intraveineuse ou d'antibiotiques topiques administrés par voie
intraveineuse.
LIMITES : aucune analyse économique officielle n'a été menée et l'avis des patients n'a pas été considéré.
CONCLUSIONEn cas de mise en œuvre de cette recommandation, elle pourrait diminuer la morbidité, la mortalité et les coûts engendréspar la VAP chez les patients sous ventilation artificielle.
VAP :Diagnostic général : prévention et traitement
« CARE BUNDLE » EUROPÉEN RELATIF À LA GESTION DE LA PNEUMONIE ACQUISE SOUS RESPIRATEUR
Jordi Rello M.D., PhDa, 1, Jean Chastre M.D., PhDb, 1,Giuseppe Cornaglia M.D., PhDc, 1, Robert Masterton M.D.d, 1
RÉSUMÉ (Journal of Critical Care (Revue américaine des soins intensifs) (2011) 26, 3–10)
CONTEXTE : bien qu'il existe un grand nombre de conseils en matière de gestion des patients souffrant de pneumonie acquisesous respirateur (VAP), la conformité aux recommandations portant sur les pratiques de traitement optimales est très variable.
MÉTHODES ET RÉALISATION : ce document présente un « Care Bundle » (ensemble de pratiques de soins) global qui aborde tousles aspects relatifs au diagnostic et au traitement de la VAP pour tenter d'encourager les pratiques qui se conforment auxrecommandations. Seul le développement de ces « Care Bundles » utilise une méthode officialisée pour évaluer les données desoutien, tirées d'analyses de décisions multicritères.
Ce système a permis aux nombreux paramètres de gestion de la VAP, identifiés à partir de directives européennes récentes,d'être classés selon des critères définis. Les « Care Bundles » relatifs à la VAP qui en découlent sont les suivants : (a) diagnostic :réalisation rapide, dans l'heure, d'une radiographie thoracique, rapport immédiat sur la coloration de Gram des sécrétionsrespiratoires et (b) traitement : traitement immédiat, traitement empirique fondé sur les agents pathogènes locaux et lesfacteurs de risque, désescalade, évaluation de la réponse au traitement dans les 72 heures et durée de traitement courte sipossible.
Radiographie thoracique rapide (avis d'un expert dans l'heure)
Rapport immédiat sur les cellules incluses dans la coloration de Gram
Microbiologie quantitative avant le début ou le changement du traitement
Hémocultures (avis d'un expert dans l'heure concernant la suspicion de VAP)
Échantillonage effractif avant le début ou le changement du traitement
Organismes intracellulaires en LBA
Utilisation du score CPIS comme probabilité pré-test de VAP
Fig. 1 : Classement des interventions diagnostiques relatives à la VAP. TDM signifie tomodensitométrie.
Traitement immédiat suite à l'échantillonage microbiologique
Traitement empirique fondé sur la connaissance des agents pathogènes locaux et
l'évaluation des facteurs de risque
Désescalade chez les patients répondant au traitement une fois les résultats de culture
Évaluation de la réponse dans les 72 heures
Courte durée d'antibiothérapie
Monothérapie chez les patients ne présentant aucun risque de pseudomonas ou de MDR
Fig. 2 : Classement des interventions thérapeutiques relatives à la VAP. MDR désigne la résistance à l'action de multiples traitements.
CONCLUSIONL'adoption des « Care Bundles » décrits ici, devrait rationaliser les pratiques de gestion de la VAP et faciliter l'élaboration deprocédures de soins cohérentes et conformes aux recommandations.
VAP :Diagnostic général : prévention et traitement
RECHERCHE PAS SI INSIGNIFIANTE : RÉDUCTION DES RISQUES LIÉS À LA VENTILATION ARTIFICIELLE
Mary Jo Grap, I.D.E., PhD, ACNPAuteur correspondant : Mary Jo Grap, I.D.E., Phd, ACNP, FAAN, School of Nursing (École des sciences infirmières), VirginiaCommonwealth University, PO Box 980567, 1100 East Leigh St. Richmond, VA 23219, États-Unis (e-mail: [email protected])
RÉSUMÉ (Am J Crit Care 2009 ; 18:299-309 doi : 10.4037/ajcc2009724)
Près de la moitié des patients gravement malades ont besoin d'être mis sous ventilation artificielle. Cet article examine unprogramme de recherche axé sur la réduction des risques liés à la ventilation artificielle. Les pratiques de gestion des conduitsaériens peuvent avoir des effets considérables sur l'évolution de l'état de santé de ces patients. La méthode d'aspiration et lestypes de procédures utilisés chez ces patients, les effets de l'aspiration chez les patients présentant une atteinte pulmonaire etles dispositifs d'aspiration ouverts versus clos ont tous été examinés pour déterminer les meilleures pratiques à mettre enœuvre. La pneumonie est une complication courante lors de ventilation artificielle (pneumonie acquise sous respirateur),toutefois l'élévation plus importante du relève buste diminue le risque d'apparition de pneumonie, bien que la conformité à detelles recommandations varie. Les études qui ont été analysées ici décrivent des pratiques relatives à l'élévation du relève buste,les facteurs qui ont une incidence sur cet élévation, ainsi que l'effet de l'élévation du relève buste sur l'apparition de lapneumonie acquise sous respirateur. Les stratégies de soins buccaux ont également été étudiées pour déterminer leur effet surla pneumonie acquise sous respirateur. Par ailleurs, il a été relevé que les pratiques de soins buccaux présentaient un niveaufaible de priorité parmi les soins, variaient largement parmi les fournisseurs de soins de santé et étaient différentes chez lespatients intubés et les patients non intubés. Cependant, dans plusieurs études, l'administration de Chlorhexidine par voie orale apermis de diminuer l'apparition de pneumonie acquise sous respirateur. Bien que les patients sous respirateur aient besoind'être mis sous calmants, la sédation est liée à des risques significatifs. Les objectifs globaux de la sédation consistent à fournirune stabilité physiologique, maintenir la synchronisation du respirateur et garantir le confort des patients, bien que les méthodesdestinés à évaluer la réalisation de ces objectifs son limitées. La réduction des risques liés à la ventilation artificielle chez lespatients gravement malades représente un processus complexe et interdisciplinaire. Notre connaissance des risques liés à laventilation artificielle change constamment. Toutefois, les soins fournis à ces patients doivent être fondés sur les meilleursrésultats cliniques.
VAP :Diagnostic général : prévention et traitement
RECOMMANDATIONS FONDÉES SUR DES PREUVES POUR PRÉVENIR LA PNEUMONIE ACQUISE SOUS RESPIRATEUR : RÉSULTATS
D'UN TEST DE CONNAISSANCES PARMI LES INFIRMIERS(ÈRES) DES SOINS INTENSIFS EUROPÉENS
S. Labeau a, c, *, D. Vandijck b, c, J. Rello d, S. Adam e, A. Rosa f, C. Wenisch g, C. Ba¨ckman h, K. Agbaht i, A. Csomos j, M. Seha k,G. Dimopoulos l, K.H. Vandewoude a, b, c, S. Blot a, c, m, pour les investigateurs de l'étude EVIDENCE
RÉSUMÉ (Journal of Hospital Infection (Revue américaine sur les infections en milieu hospitalier) (2008) 70, 180e 185)
Dans le cadre d'une analyse des besoins précédant le développement d'une plate-forme d'e-learning relative à la prévention desinfections, les infirmiers(ères) des unités de soins intensifs (USI) européens ont été soumis à un test de connaissances portant surles recommandations fondées sur des preuves scientifiques pour prévenir la pneumonie acquise sous respirateur (VAP). Unquestionnaire à choix multiples validé a été distribué dans 22 pays européens entre octobre 2006 et mars 2007. Les donnéesdémographiques comprenaient la nationalité, le sexe, l'expérience en USI, le nombre de lits en USI et l'obtention d'un diplômespécialisé en soins intensifs.
Nous avons recueillis 3329 questionnaires (taux de réponse : 69,1 %). Le score moyen était de 45,1 %. Cinquante-cinq pour centde personnes interrogées savaient que la voie orale était recommandée en cas d'intubation ; 35 % savaient que les circuits durespirateur doivent être remplacés pour chaque nouveau patient et 38 % savaient que les échangeurs de chaleur et d'humiditésont les types d'humidificateurs recommandés. Cependant, seuls 21 % savaient qu'il fallait les changer une fois par semaine. Parailleurs, 46 % savaient que les dispositifs clos d'aspiration étaient recommandés et 18 % savaient qu'il fallait les remplaceruniquement pour chaque nouveau patient. En outre, respectivement 51 % et 57 % ont reconnu que le drainage sous-glottique etles lits cinétiques réduisaient l'incidence de la VAP. La plupart des personnes interrogées (85 %) savaient que la position demi-assise prévient l'apparition de VAP. Il a été montré que l'ancienneté et le nombre de lits en USI étaient liés de manièreindépendante à de meilleurs résultats aux tests.
D'autres recherches pourraient déterminer si de faibles résultats sont liés à un manque de connaissances et de formation, desdifférences dans ce qui est considéré comme des bonnes pratiques et/ou l'absence d'une politique cohérente.
Tableau I Questionnaires reçus par pays
Tableau II (extrait)
Quantité de
Réponses des infirmiers(ères) aux questions à choix multiples concernant la
prévention de la pneumonie acquise sous respirateur (VAP)
République tchèque 15 0,5Danemark 31
Lits cinétiques vs standard
Les lits cinétiques augmentent le risque de VAP
Allemagne 138 4,1
Les lits cinétiques réduisent le risque de VAP 57,3
L'utilisation de lits cinétiques n'a aucun impact sur le risque de VAP 18,9
Italie 140 4,2Lettonie 82 2,5Lituanie 11 0,3
Malte 43 1,3Pays-Bas 93 2,8
Positionnement du patient
La position en décubitus dorsal est recommandée
Portugal 484 14,5
La position demi-assise est recommandée 85,1
Slovaquie 112 3,4
La position du patient n'a aucun impact sur le risque de VAP 6,5
Slovénie 120 3,6
Je ne sais pas 5,2
Espagne 143 4,3Suède 147 4,4Suisse 178 5,3Turquie 197 5,9RU 15 0,5
3329 100,0
VAP :Diagnostic général : prévention et traitement
RECOMMANDATION DE PRATIQUE CLINIQUE FONDÉE SUR DES PREUVES POUR PRÉVENIR LA PNEUMONIE ACQUISE SOUS
RESPIRATEUR
Peter Dodek, M.D., MHSc ; Sean Keenan, M.D., MSc (Épid); Deborah Cook, M.D., MSc (Épid) ; Daren Heyland, M.D., MSc (Épid) ;Michael Jacka, M.D., MSc ; Lori Hand, RRT ; John Muscedere, M.D. ; Debra Foster, RN ; Nav Mehta, M.D. ; Richard Hall, M.D. ; etChristian Brun-Buisson, M.D., pour le Canadian Critical Care Trials Group (Groupe canadien d'essais cliniques dans le domaine dessoins intensifs) et le Canadian Critical Care Society (Societé canadienne de soins intensifs)
RÉSUMÉ (Ann Méd. Int. 2004 ; 141 : 305-313)
CONTEXTE : la pneumonie acquise sous respirateur (VAP) représente un problème de sécurité important chez les patientsgravement malades.
OBJECTIF : développer une recommandation fondée sur des preuves scientifiques pour la prévention de la VAP.
SOURCES DES DONNÉES : MEDLINE, EMBASE et des revues systématiques de la Base de données Cochrane.
SÉLECTION DES ÉTUDES : les auteurs cherchent de manière méthodique des essais cliniques comparatifs randomisés et desrevues systématiques qui impliquent des adultes sous ventilation artificielle et qui ont été publiés avant le 1er avril 2003.
EXTRACTION DES DONNÉES : les interventions physiques, positionnels et pharmacologiques qui étaient susceptibles d'influencerle développement de la VAP ont été considérées. Les auteurs ont coté, de manière individuelle et en deux exemplaires, la validitédes essais, l'importance de l'effet et les intervalles de confiance, l'homogénéité des résultats, et la sécurité d'emploi, la faisabilitéet les questions économiques.
SYNTHÈSE DES DONNÉES : recommandé : l'intubation par voie oro-trachéale, le changement des circuits du respirateuruniquement pour chaque nouveau patient et en cas de saletés présentes dans les circuits, l'utilisation de dispositifs closd'aspiration endotrachéal qui sont remplacés pour chaque nouveau patient et indiqués au niveau clinique, des échangeurs dechaleur et d'humidité en l'absence de contre-indications, le remplacement hebdomadaire de ces échangeurs et la position demi-assise en l'absence de contre-indication. Envisager le drainage des sécrétions sous-glottiques et l'utilisation de lits cinétiques.
Non recommandé : l'administration de Sucralfate pour prévenir la survenue de VAP chez les patients présentant un risque élevéd'hémorragie gastro-intestinale, ainsi que d'antibiotiques topiques pour prévenir également la VAP. Étant donné des argumentsinsuffisants ou discordants, aucune recommandation n'a été effectuée concernant la recherche systématique de sinusitesmaxillaires, la physiothérapie thoracique, le moment choisi pour réaliser la trachéostomie, la position couchée sur le ventre,l'administration d'antibiotiques prophylactiques par voie intraveineuse ou d'antibiotiques topiques administrés par voieintraveineuse.
LIMITES : aucune analyse économique officielle n'a été menée et l'avis des patients n'a pas été considéré.
CONCLUSIONEn cas de mise en œuvre de cette recommandation, elle pourrait diminuer la morbidité, la mortalité et les coûts engendrés par la VAP chez les patients sous ventilation artificielle
VAP :Prévention et latéralisation
Tableau 1
Scores semi-quantitatifs relatifs aux stratégies de prévention de la pneumonie acquise sous respirateur
Stratégies physiques
Sonde endotrachéale orale
Recherche de sinusite
remplacement des circuits
Échangeur de chaleur et
dispositif d'aspiration
Drainage des sécrétions
Trachéostomie précoce
Stratégies de position
Position demi-assise
Position en décubitus
Thérapie de lit cinétique : en se basant sur les preuves issues de sept essais cliniques de niveau 2 (66 à 72) et un essai de niveau 3 (73), nous avons conclu que l'utilisation de lits cinétiques est liée à une diminution de l'incidence de la VAP. Cependant, les préoccupations relatives à la faisabilité et aux coûts que cela engendre peuvent représenter des obstacles à la mise en œuvre. Statut : nous recommandons aux cliniciens d'envisager l'utilisation de lits cinétiques.
Position demi-assise : compte tenu des arguments cliniques issus d'un essai clinique de niveau 2 (74), nous avons conclu que le positionnement demi-assis du patient (prise en charge de patients positionnés à 45 degrés depuis l'horizontal) est lié à une diminution de l'incidence de la VAP. Bien que la position demi-assise puisse se révéler dangereuse pour certains patients, elle représente, néanmoins, une intervention réalisable et peu coûteuse. Statut : nous recommandons le positionnement demi-assis à 45 degrés chez les patients ne présentant aucune contre-indication.
Pour obtenir plus de conclusions, reportez-vous au document d'origine
VAP :Prévention et latéralisation
THÉRAPIE PAR ROTATION LATÉRALE CONTINUE POUR PRÉVENIR LA PNEUMONIE ACQUISE SOUS RESPIRATEUR
Staudinger T, Bojic A, Holzinger U, Meyer B, Rohwer M, Mallner F, Schellongowski P, Robak O, Laczika K, Frass M, Locker GJ.
RÉSUMÉ (Crit Care Med. févr. 2010 ; 38(2) : 486-90.)
OBJECTIF : étudier l'impact de la thérapie prophylactique par rotation latérale continue sur la prévalence de la pneumonieacquise sous respirateur, la durée de la mise sous ventilation artificielle, la durée d'hospitalisation et la mortalité chez les patientsmédicaux gravement malades.
PLAN DE TRAVAIL : étude clinique prospective randomisée.
LIEU : trois unités de soins intensifs d'un hôpital universitaire de soins tertiaires.
PATIENTS : les patients ont été répartis au hasard dans des groupes recevant une thérapie par rotation latérale continue ou dessoins standard s'ils étaient sous ventilation artificielle depuis < 48 heures et ne présentaient pas de pneumonie. Le critèred'évaluation principal de l'étude était le développement de la pneumonie acquise sous respirateur. Cette affection a étédéterminée par la présence d'un infiltrat sur la radiographie thoracique, ainsi que le développement de nouvelles sécrétionspurulentes trachéales et une augmentation des signes d'inflammation. Le diagnostic a dû être confirmé au niveaumicrobiologique et a exigé la culture d'un agent pathogène > 10(4) unités formant colonies/ml pendant le lavagebronchoalvéolaire. Les radiologues étaient en aveugle lors de la répartition au hasard, tandis que les sujets des résultats cliniquesne l'étaient pas.
INTERVENTIONS : la thérapie par rotation a été réalisée de manière continue dans un lit spécialement conçu comprenant un arcde 90 degrés. Des mesures supplémentaires pour prévenir la pneumonie acquise sous respirateur ont été étalonnées de manièreidentique dans les deux groupes incluant la position demi-assise.
MESURES ET RÉSULTATS PRINCIPAUX : la fréquence de survenue de pneumonie acquise sous respirateur au cours del'hospitalisation en unité de soins intensifs était respectivement de 11 % pour le groupe recevant la thérapie par rotation contre23 % pour le groupe témoin (p = 48). Les durées de ventilation (8 +/- 5 vs 14 +/-23 jours, p = 0,02) et d'hospitalisation (25 +/- 22jours vs 39 +/- 45 jours, p = 0,01) étaient significativement moins importantes dans le groupe recevant la thérapie par rotation.
Dans un modèle de régression logistique par étapes incluant la thérapie par rotation latérale continue, le sexe, le Lung InjuryScore (score d'atteintes pulmonaires) et le Simplified Acute Physiology Score II (score simplifié de la physiologie aigüe), lathérapie par rotation latérale continue n'a pas atteint de signification statistique par rapport au développement de la pneumonieacquise sous respirateur (p = 0,08). Chez 29 patients (39 %), on a observé une intolérance à la thérapie par rotation latéralecontinue au cours de la phase de sevrage. Par ailleurs, le taux de mortalité était analogue dans les deux groupes.
FRÉQUENCE DE LA VAP
Avec TRLC Sans TRLC
Avec TRLC Sans TRLC
La prévalence de la pneumonie acquise sous respirateur a diminué de manière significative en utilisant la thérapie par rotation
latérale continue. Cette thérapie permet de réduire la durée de mise sous ventilation et la durée d'hospitalisation des
patients. Par ailleurs, il faut également l'envisager chez des patients sous respirateur présentant un risque de développer une
pneumonie comme une méthode réalisable exerçant des effets supplémentaires sur d'autres mesures préventives.
VAP :Prévention et latéralisation
THÉRAPIE DU LIT CINÉTIQUE POUR PRÉVENIR LA SURVENUE D'UNE PNEUMONIE NOSOCOMIALE CHEZ DES PATIENTS SOUS
VENTILATION ARTIFICIELLE : REVUE SYSTÉMATIQUE ET MÉTA-ANALYSE
Delaney A, Gray H, Laupland KB, Zuege DJ.
Intensive Care Unit (Unité de soins intensifs), Royal North Shore Hospital, Sydney, NSW, Australie. [email protected]
RÉSUMÉ (Crit Care. 2006 ; 10(3) : R70. Epub 9 mai 2006.)
INTRODUCTION : la pneumonie nosocomiale est la complication infectieuse la plus grave apparaissant chez les patients admis enunité de soins intensifs. La thérapie du lit cinétique est susceptible de réduire l'incidence de cette infection chez les patients sousventilation artificielle. L'objectif de cette étude était de rechercher si la thérapie du lit cinétique permettait de diminuerl'incidence de la pneumonie nosocomiale et d'améliorer l'évolution de l'état de santé des patients gravement malades sousventilation artificielle.
MÉTHODES : nous avons cherché des études dans les bases de données Medline, EMBASE, CINAHL, CENTRAL et AMED, ainsi quedes résumés révisés relatifs à des comptes-rendus de conférences, des bibliographies des études incluses et des articles desynthèse. De plus, nous avons contacté des fabricants de lits médicaux. Les études incluses ici étaient des essais cliniquesrandomisés ou pseudo-randomisés relatifs à la thérapie du lit cinétique par rapport à la rotation manuelle standard chez lespatients adultes gravement malades sous ventilation artificielle. Deux réviseurs ont appliqué de manière indépendante lescritères de sélection de l'étude et ont extrait les données relatives à la validité de l'étude, le type de lit utilisé, l'intensité de lathérapie cinétique et la population étudiée. Les résultats évalués comprenaient l'incidence de la pneumonie nosocomiale, le tauxde mortalité, la durée de ventilation, ainsi que les durées de séjour en unité de soins intensifs et à l'hôpital.
RÉSULTATS : quinze essais cliniques prospectifs ont été identifiés. Ils comprenaient au total 1 169 participants. Aucun des essaisn'a répondu à l'ensemble des critères de validité. Une réduction significative de l'incidence de la pneumonie nosocomiale a étéconstatée (rapport des cotes pondéré (RC) : 0,38 ; Intervalle de Confiance (IC) à 95 % : 0,28 à 0,53), mais pas de diminution dutaux de mortalité ((RC) pondéré : 0,96 ; IC à 95 % : 0,66 à 1,14), durée de mise sous ventilation artificielle (différence moyennestandardisée (DMS) pondérée : -0,14 jours ; IC à 95 % : -0,29 à 0,02), durée de séjour en unité de soins intensifs (DMS pondérée :- 0,064 jours ; IC à 95 % : -0,21 à 0,086) ou durée d'hospitalisation (DMS pondérée : 0,05 jours ; IC à 95 % : -0,18 à 0,27).
Tableau 3
Synthèse des résultats de chaque essai clinique randomisé portant sur la thérapie du lit cinétique
Pneumonie nosocomiale
Mortalité (traitement
Nbre de jours sous respirateur
DS en USI (traitement vs
DS à l'hôpital (traitement vs
(traitement vs témoin)
(traitement vs témoin)
14/118 vs 45/137
41/118 vs 58/137
10,8 ± 12,2 vs 10,1 ± 10,6
13,5 ± 13,2 vs 13,8 ± 11,3
Kirschenbaum [23]
21,0 ± 9,9 vs 20,0 ± 9,4
12,4 ± 3,8 vs 35,5 ± 31,5
17,2 ± 5,8 vs 24,3 ± 11,4
25,0 ± 10,9 vs 44,8 ± 25,8
3,0 (0-28) vs 3,0 (0-24)
7,0 (2-43) vs 5,0 (2-53)
17,5 (3-98) vs 17,0 (3-74)
13,8 ± 11,5 vs 16,1 ± 20,6
deBloisbanc [19]
29,8 ± 27,5 vs 32,0 ± 46,5
6,1 ± 7,5 vs 9,9 ± 12,9
17,0 ± 18,3 vs 18,5 ± 13,6
7,8 ± 6,7 vs 10,8 ± 10,0
32,9 ± 30,2 vs 32,2 ± 28,2
6,9 ± 8,9 vs 10, 9 ± 15,2
8,6 ± 11,7 vs 11,2 ± 15,4
25,6 ± 20,8 vs 22,6 ± 19,5
11,4 ± 10,4 vs 12,3 ± 10,1
27,1 ± 16,5 vs 19,0 ± 10,5
20,9 ± 16,2 vs 13,9 ± 7,5
4 (0-32) vs 7 (0-74)
5 (1-32) vs 8 (2-74)
20 (2-201) vs 37 (5-612)
8,5 ± 5,3 vs 10 ± 8,2
16,8 ± 13,6 vs 15,0 ± 15,6
a Données indiquées uniquement comme moyenne.
b Données mentionnées en tant que moyenne et intervalle. USI : Unité de soins intensifsDS : Durée de séjour NM : Non mentionné.
VAP :Prévention et latéralisation
IMPACT DE LA THÉRAPIE PAR ROTATION LATÉRALE CONTINUE RELATIF AUX RÉSULTATS CLINIQUES ET FINANCIERS
GLOBAUX CHEZ LES PATIENTS GRAVEMENT MALADES
Swadener-Culpepper L, Skaggs RL, Vangilder CA.
The
RÉSUMÉ (Crit Care Nurs Q. juill.-sept. 2008 ; 31(3) : 270-9.)
CONTEXTE : l'apparition de complications pulmonaires importantes est courante chez les patients intubés et sousventilation artificielle.
OBJECTIFS : cette étude a été réalisée afin de déterminer l'impact de la thérapie par rotation latérale continue (TRLC) chezles patients présentant un risque élevé de développer des complications pulmonaires. Les objectifs généraux de l'étudecomprennent la durée de séjour à l'hôpital, la durée de séjour en soins intensifs, la durée de mise sous respirateur et lescoûts.
MÉTHODES : les patients présentant un risque de développer des complications pulmonaires tel que défini par le rapportPao2/Fio2 < 300, avec Fio2 > 50 % pendant plus d'1 heure, la pression positive en fin d'expiration 8, ou un score dePredicus 5 ont été comparés à un groupe de comparaison historique qui répondait aux critères de risque élevésusmentionnés et ne recevant pas la TRLC. En revanche, les patients recevant la TRLC ont été répartis en deux groupes : ungroupe avec TRLC précoce (début de la thérapie dans les 48 heures, n = 49) et un groupe avec TRLC tardif (n = 46).
RÉSULTATS : Le groupe ayant reçu rapidement la TRLC présentait une réduction de la DS en soins intensifs (P = 0,04) parrapport au groupe sans TRLC. Les frais d'hôpitaux totaux ont été diminué (P = 0,01) dans le groupe d'intervention rapidepar rapport au groupe d'intervention tardif, ainsi que la DS en soins intensifs (P = 0,02). Des tendances insignifiantes ontété observées concernant la diminution des jours sous respirateur et de la DS à l'hôpital. Les taux de réintubation et deréadmission en soins intensifs se sont également révélés plus faibles dans le groupe recevant une intervention précoce.
CONCLUSIONLa thérapie par rotation latérale continue, lorsqu'elle est initiée de manière précoce dans le traitement des patients àrisque élevé réduit la DS en soins intensifs et les coûts à payer.
VAP :Prévention et latéralisation
THÉRAPIE PAR ROTATION LATÉRALE CONTINUE EN SOINS INTENSIFS - REANIMATION
Wang JY, Chuang PY, Lin CJ, Yu CJ, Yang PC.
Department of Internal Medicine (service de médecine interne), National Taiwan University Hospital (Hôpital universitairenational de Taïwan), Taipei, Taïwan.
RÉSUMÉ (Formos Med Assoc. (Assoc. méd. de Formose) nov. 2003 ;102 (11) : 788-92.)
CONTEXTE ET OBJECTIF : l'efficacité de la thérapie par rotation latérale continue (TRLC) chez les patients sous ventilationartificielle n'est pas prouvée de manière satisfaisante.
Cette étude porte sur l'effet de la TRLC sur les échanges gazeux et l'incidence de la pneumonie acquise sous respirateur (VAP)chez les patients sous ventilation artificielle dans une unité de soins intensifs / réanimation (USI).
MÉTHODES : Trente-cinq patients sous ventilation artificielle dans une USI ont reçu une TRLC pendant 5 jours, tandis que 35patients du groupe témoin d'âge, de sexe, de cause relative à l'insuffisance respiratoire et d'admission due aux scoresd'évaluation de l'état de santé chronique et physiologique aigu (APACHE - Acute Physiology and Chronic Health Evaluation)analogues ont subi un changement de position habituel. Les résultats de l'analyse des gaz du sang, l'incidence de la VAP, lesrésultats de la radiographie thoracique, la durée de séjour en USI et les caractéristiques d'expectoration ont été recueillis.
RÉSULTATS : une amélioration plus importante de l'indice d'oxygénation (le rapport entre la pression artérielle partielle del'oxygène et la fraction inspirée d'oxygène) a été constatée chez les patients recevant la TRLC (31 +/- 42 vs 6+/- 76, p = 0,03). Deplus, les patients recevant la TRLC présentaient également une incidence plus faible de VAP (0 vs 5, p < 0,001), avaient plus dechances que les infiltrats pulmonaires s'améliorent (17 vs 12, p = 0,04) et leur durée de séjour en USI était moins importante (22+/- 8 jours vs 27 +/- 12 jours, p = 0,09). Le statut de sortie de l'USI (décès, dépendant du respirateur, vivant) n'a pas montré dedifférences significatives entre les deux groupes.
DUREE EN USI
Avec TRLC Sans TRLC
Avec TRLC Sans TRLC
CONCLUSIONLes patients sous ventilation artificielle en USI médicale recevant la TRLC présentaient une amélioration de l'oxygénation etune diminution de l'incidence de la VAP par rapport au groupe témoin.
VAP :Prévention et latéralisation
THÉRAPIE PAR ROTATION LATÉRALE CONTINUE ET PNEUMONIE NOSOCOMIALE
Sahn SA.
Division of Pulmonary and Critical Care Medicine (Service de médecine pulmonaire et de soins intensifs), Medical Universityof South Carolina (Université médicale de Caroline du Sud), Charleston, États-Unis.
RÉSUMÉ (Chest. mai 1991 ; 99(5) : 1263-7.)
Les effets indésirables relatifs à une immobilité prolongée sont dus principalement aux effets gravitationnels sur le débitsanguin et la ventilation, l'altération de l'activité mucociliaire normale et l'augmentation éventuelle de l'eau extravasculairedes poumons. Cependant, la TRLC devrait théoriquement inverser ces altérations. La suite d'événements qui aboutit àl'apparition d'infections des voies respiratoires basses (IVRB) ou à une pneumonie est mal connue. Toutefois, des volumescourants faibles, une augmentation de l'eau extravasculaire des poumons et l'accumulation de sécrétions broncho-pulmonaires peut entraîner une atélectasie, un précurseur bien connu de la pneumonie. Les trois études prospectivesrandomisées portant sur l'évaluation de patients atteints de traumatisme crânien aigu, de traumatismes orthopédiquesnécessitant des tractions et de traumatismes thoraciques fermés ont toutes montré une diminution de l'incidence des IVRBou des pneumonies avec TRLC par rapport aux sujets traités dans un lit classique et retournés toutes les 2 heures par lepersonnel infirmier.
Dans l'ensemble, la méthode était correcte et comprenait une répartition au hasard précoce, l'utilisation de critères précispour déterminer les IVRB, la pneumonie et une observation appropriée. La quatrième étude a été menée dans une USImédicale dont un groupe hétérogène de patients ne présentait aucune différence concernant l'incidence de la pneumonienosocomiale entre les sujets recevant le traitement par TRLC et ceux sur un lit classique. Cependant, une diminution de ladurée de séjour en USI a été constatée chez les patients souffrant de pneumonie et traités par TRLC.
Par ailleurs, il apparaît que si la TRLC s'avère être efficace, il faut l'instaurer rapidement chez les patients malades. La duréed'administration de la TRLC chez les patients est inconnue. Cependant, intuitivement aussi longtemps que le patientprésente un risque, il faut poursuivre la thérapie. Par ailleurs, il reste également difficile à dire s'il faut commencer la TRLCimmédiatement à rotation complète ou la débuter à des degrés de rotation moins importants et l'augmenterpériodiquement sur plusieurs heures. Un autre élément inconnu est le temps minimum d'administration de la TRLC parjour.
Dans les études dont on vient de parler, la plupart des patients subissaient la thérapie par rotation de 10 à 16 heures parjour. Le degré de rotation minimum nécessaire pour obtenir un effet est également inconnu ; dans les étudessusmentionnées, les rotations de 40 degrés à 62 degrés ont été utilisées pour chaque orientation. En se basent sur lesdonnées actuelles, l'utilisation précoce de la TRLC chez des patients comateux ou immobiles diminue l'incidence des IVRBdont la pneumonie pendant les 7 à 14 premiers jours de soins en USI. La prévention de la pneumonie, ainsi qu'un transfertplus rapide de l'USI devrait compenser le coût supplémentaire d'un lit spécialisé.
Les données évoquent le besoin de mener une étude multicentrique comprenant l'inclusion d'un grand nombre de patientsafin d'évaluer cette forme de thérapie dans une étude prospective randomisée. Si l'hypothèse selon laquelle le suivi d'uneTRLC diminue l'incidence de la pneumonie nosocomiale en USI est prouvée, l'impact en soins intensifs serait considérabledans les années 90.
VAP :Prévention et latéralisation
THÉRAPIE DU LIT ROTATIF POUR PRÉVENIR ET TRAITER LES COMPLICATIONS RESPIRATOIRES : REVUE ET MÉTA-ANALYSE
Goldhill DR, Imhoff M, McLean B, Waldmann C.
The Royal National Orthopaedic Hospital (Hôpital royal national orthopédique), Stanmore, Middlesex, RU.
RÉSUMÉ (Am J Crit Care. janv. 2007 ; 16(1) : 50-61 ; quiz 62.)
CONTEXTE : l'immobilité du patient est liée à des complications impliquant de nombreux systèmes de l'organisme.
OBJECTIF : examiner l'effet de la thérapie par rotation (utilisation de surfaces thérapeutiques qui tournent autour d'un axelongitudinal) sur la prévention et/ou le traitement des complications respiratoires chez les patients gravement malades.
MÉTHODES : analyse d'articles publiés relatifs à l'évaluation de la prophylaxie et/ou du traitement. Évaluation de la qualitéd'essais prospectifs comparatifs randomisés et inclusion dans des méta-analyses.
RÉSULTATS : la compulsion de la littérature a permis d'obtenir 15 études non comparatives, non randomisées ourétrospectives. Il a été constaté que vingt essais prospectifs comparatifs randomisés portant sur la thérapie par rotationont été publiés entre 1987 et 2004. Différents types de lits ont été étudiés. Cependant, peu de détails relatifs auxparamètres rotatifs a été relevé. La manipulation habituelle consistait à retourner manuellement les patients par lesinfirmiers(ères) toutes les 2 heures. Par ailleurs, une étude portant sur les animaux et 12 essais cliniques ont abordél'efficacité de la thérapie par rotation dans la prévention des complications respiratoires. Des bénéfices significatifs ont étémentionnés dans l'étude sur les animaux et dans 4 des essais. En outre, des bénéfices significatifs ont également étésignalés chez les patients de 2 études parmi 4 autres études dont l'attention portait sur le traitement de complicationsavérées. Par ailleurs, les chercheurs ont examiné les effets relatifs à la thérapie par rotation sur le transport de mucus, leshunt intrapulmonaire, les effets hémodynamiques, le débit urinaire et la pression intracrânienne. Malgré très peu depreuves convaincantes, il en existe, cependant, sur les paramètres de rotation les plus efficaces (p.ex. le degré, le temps depause et la durée d'administration par jour).
Selon la méta-analyse, la thérapie par rotation diminue l'incidence de la pneumonie, mais n'a aucun effet sur la durée deventilation artificielle, le nombre de jours en soins intensifs ou le taux de mortalité à l'hôpital.
CONCLUSIONLa thérapie par rotation peut s'avérer utile pour prévenir et traiter les complications respiratoires chez des patientsgravement malades sous ventilation artificielle.
Pneumonie acquise sous respirateur (Ventilator-associated Pneumonia)Jean Chastre et Jean-Yves FagonAm J Respir Crit Care Med vol. 165. p. 867–903, 2002
Lutte contre les infections en USI (Infection Control in the ICU )Philippe Eggimann and Didier Pittet
Conséquences cliniques et économiques relatives à la pneumonie acquise sous respirateur (Clinical and economic consequences of ventilator-associatedpneumonia: a systematic review.)Safdar N, Dezfulian C, Collard HR, Saint S.
Crit Care Med. oct. 2005 ; 33(10) : 2184-93.
Épidémiologie et résultats relatifs à la pneumonie acquise sous respirateur dans une grande base de données américaine (Epidemiology and Outcomes ofVentilator-Associated Pneumonia in a Large US Database )Jordi Rello, Daniel A. Ollendorf, Gerry Oster, Montserrat Vera-Llonch, Lisa Bellm, Rebecca Redman and Marin H. KollefChest 2002 ; 122 ; 2115-2121
Recommandation de pratique clinique fondée sur des preuves pour prévenir la pneumonie acquise sous respirateur (Evidence-Based Clinical Practice Guidelinefor the Prevention of Ventilator-Associated Pneumonia)Peter Dodek, M.D., MHSc ; Sean Keenan, M.D., MSc (Épid) ; Deborah Cook, M.D., MSc (Épid) ; Daren Heyland, M.D., MSc (Épid) ; Michael Jacka, M.D., MSc ; LoriHand, RRT; John Muscedere, M.D.; Debra Foster, I.D.E.; Nav Mehta, M.D. ; Richard Hall, M.D. ; etChristian Brun-Buisson, M.D., pour le Canadian Critical Care Trials Group (Groupe canadien d'essais cliniques dans le domaine des soins intensifs) et le CanadianCritical Care Society (Societé canadienne de soins intensifs)
« Care Bundle » européen relatif à la gestion de la pneumonie acquise sous respirateur (A European care bundle for management of ventilator-associatedpneumonia)Jordi Rello M.D., PhDa, 1, Jean Chastre M.D., PhDb,1,Giuseppe Cornaglia M.D., PhDc, 1, Robert Masterton M.D.d, 1Journal of Critical Care 2011 ; 26, 3–10
Recherche pas si insignifiante : réduction des risques liés à la ventilation artificielle (Not-so-Trivial Pursuit: Mechanical Ventilation Risk Reduction)Mary Jo Grap - Am J Crit Care 2009 ; 18 : 299-309
Recommandations fondées sur des preuves pour prévenir la pneumonie acquise sous respirateur : résultats d'un test de connaissances parmi les infirmiers(ères)des soins intensifs européens (Evidence-based guidelines for the prevention of ventilator-associated pneumonia: results of a knowledge test among Europeanintensive care nurses)
S. Labeau a, c, D. Vandijck b, c, J. Rello d, S. Adam e, A. Rosa f, C. Wenisch g, C. Ba¨ckman h, K. Agbaht i, A. Csomos j, M. Seha k, G. Dimopoulos l, K.H.
Vandewoude a, b, c, S. Blot a, c, m, pour les investigateurs de l'étude EVIDENCE
Journal of Hospital Infection 2008; 70, 180-185Thérapie par rotation latérale continue pour prévenir la pneumonie acquise sous respirateur (Continuous lateral rotation therapy to prevent ventilator-associated pneumonia.)Staudinger T, Bojic A, Holzinger U, Meyer B, Rohwer M, Mallner F, Schellongowski P, Robak O, Laczika K, Frass M, Locker GJ. Crit Care Med. févr. 2010 ; 38(2) :486-90.
Thérapie du lit cinétique pour prévenir la survenue d'une pneumonie nosocomiale chez des patients sous ventilation artificielle : revue systématique et méta-analyse (Kinetic bed therapy to prevent nosocomial pneumonia in mechanically ventilated patients: a systematic review and meta-analysis.) Delaney A, Gray H,Laupland KB, Zuege DJ.
Impact de la thérapie par rotation latérale continue relatif aux résultats cliniques et financiers globaux chez les patients gravement malades (The impact ofcontinuous lateral rotation therapy in overall clinical and financial outcomes of critically ill patients.)Swadener-Culpepper L, Skaggs RL, Vangilder CA.
Crit Care Nurs Q. juill.-sept. 2008 ; 31(3) : 270-9.
Thérapie par rotation latérale continue en unité médicale de soins intensifs (Continuous lateral rotational therapy in the medical intensive care unit.)Wang JY, Chuang PY, Lin CJ, Yu CJ, Yang PC.
J Formos Med Assoc. nov. 2003 ; 102(11) : 788-92.
Thérapie par rotation latérale continue et pneumonie nosocomiale (Continuous lateral rotational therapy and nosocomial pneumonia.)Sahn SA. - Chest mai 1991 ; 99(5) : 1263-7.
Thérapie du lit rotatif pour prévenir et traiter les complications respiratoires : revue et méta-analyse (Rotational bed therapy to prevent and treat respiratorycomplications: a review and meta-analysis.)Goldhill DR, Imhoff M, McLean B, Waldmann C.
Linet France S.A.S7 rue Augustin Fresnel37170 Chambray-Lès-Tours
Source: http://www.linet.fr/-/media/Media-Catalogue/documents/Brochure%20Clinique%20Multicare.ashx
NF Conference 2015, Monterey, Kalifornien, USA 32. internationale NF-Konferenz der Children s Tumor Foundation (CTF) The Path FORWARD / Der Weg nach vorne Tag 1 / 6.6.2015 Beginn der Konferenz, Begrüßung durch die CTF-Präsidentin A. Bakker Keynote 1: A. Barker – „Biomarkers –The best of times and the worst of times" Session 1: Diagnosing NF Begrüßungsdinner, Verleihung des "von Recklinghausen Award"
DEPARTAMENTO DE SALUD COORDINACIÓN DE NUTRICIÓN CLÍNICA CLÍNICA DE NUTRICIÓN Lic. Nut. Araceli Suverza Fernández NC. Lic. Nut. Adriana Salinas Deffis NC. M.C. Otilia Perichart Perera RD. Enero 2004 Derechos reservados Universidad Iberoamericana Ciudad de México Registro en tramite












