
Cialis ist bekannt für seine lange Wirkdauer von bis zu 36 Stunden. Dadurch unterscheidet es sich deutlich von Viagra. Viele Schweizer vergleichen daher Preise und schauen nach Angeboten unter dem Begriff cialis generika schweiz, da Generika erschwinglicher sind.
Spars.es
Sociedad de Pediatría de
ARAGÓN, LA RIOJA Y SORIA
CARTAS AL EDITORNiños !Kung: lactancia materna y crecimiento
A. Sarría Chueca
ARTÍCULO ESPECIALManejo de la bronquiolitis aguda en el servicio de urgencias
V. Rosel Moyano, G. González García, M. Arqued Navaz, G. Herráiz Gastesi,
P. Meléndez Laborda, J.L. Olivares López
CASOS CLÍNICOSEspondilodiscitis en lactante de 15 meses con rechazoa la deambulaciónA. Miralles Puigbert, P. Higueras Sanjuán, M. Ribes González, I. Ruiz Langarita,
A. Lázaro Almarza, J. Sierra Sirvent
Meningitis tuberculosa: a propósito de 2 casosA. Beisti Ortego, A.K. Córdova Salas, B. Castán Larraz,
M. Bouthelier Moreno, F. de Juan Martín
SESIONES DE LA SOCIEDADResúmenes de la Sesión de Comunicaciones Librescelebrada el 15 de junio en Zaragoza
Disfagia en una mujer adolescenteG. Herráiz, F. Sopeña, E. de Val, J. Ducons, L. Escartín, A. Lázaro
Hipertensión arterial en pacientecon Síndrome de Williams-BeurenA. Ayerza, M. López, I. Bueno, F. Ramos, M. Domínguez,
M.ªD. García de la Calzada, J. Fleta, J.L. Olivares
A propósito de tres casos de edema agudo hemorrágicodel lactanteB. Curto, M. López-Campos, M. Díez, T. Cenarro, C. García-Vera
Estudio de un paciente con fiebre y aftas bucales recurrentesA. Miralles, E. Elías, I. Ruiz, M. Ribes, M. Gracia Casanova
Vacunación frente a hepatitis A en un centro de salud urbanoL. Gil, I. García-Osés, L. Escosa, N. García-Sánchez

Sociedad de Pediatría de
ARAGÓN, LA RIOJA Y SORIA
Órgano de expresión fundamental
de la Sociedad de Pediatría
Luis Boné Sandoval
M.ª Gloria Bueno Lozano
de Aragón, La Rioja y Soria
Secretaria de redacción:M.ª Pilar Samper VillagrasaSanta Teresa de Jesús, 21, 3.º50006 Zaragoza
Con la colaboración de
Sociedad de Pediatría de Aragón, La Rioja y Soria
Consejo de redacción:
Manuel Domínguez Cunchillos
M.ª Gloria Bueno Lozano
Vicepresidenta 1.a:
Secretaria de Redacción:
Nuria García Sánchez
M.ª Pilar Samper Villagrasa
Vicepresidente 2.º:
Consejo de Redacción:
Javier Membrado Granizo
F. de Juan Martín
Secretario General:
J. Fleta Zaragozano
Javier F. Sierra Sirvent
M.V. Labay Martín
Secretaria de Actas:
A. Lacasa Arregui
Beatriz López García
A. Lázaro Almarza
Héctor Colán Villacorta
L. Ros MarF. Valle Sánchez
G. Rodríguez Martínez
y Directora del Boletín:
Sociedad de Pediatría
M.ª Gloria Bueno Lozano
de Aragón, La Rioja y Soria
Vocal por Huesca:
Paseo de Ruiseñores, 2
Fernando Vera Cristóbal
Presidentes de honor:
Vocal por La Rioja:
M.ª Yolanda Ruiz del Prado
E. Casado de FríasM.A. Soláns Castro
A. Sarría Chueca
A. Baldellou Vázquez
Vocal por Teruel:
M. Bueno Sánchez
Yolanda Aliaga Mazas
Vocal por Zaragoza:
A. Ferrández Longás
Isabel Lostal García
J. Elías Pollina
TIPOLINEA, S.A.
Vocal de PediatríaExtrahospitalariay de Atención Primaria:M.ª Ángeles Learte Álvarez
Publicación autorizada por el Ministerio de Sanidad
como Soporte Válido
Gonzalo Herráiz Gastesi
Publicación cuatrimestral(3 números al año)
REVISTA INCLUIDA EN EL ÍNDICE MÉDICO ESPAÑOL
Sociedad de Pediatría de
ARAGÓN, LA RIOJA Y SORIA
Niños !Kung: lactancia materna y crecimiento A. Sarría Chueca
ARTÍCULO ESPECIAL
Manejo de la bronquiolitis aguda en el servicio de urgenciasV. Rosel Moyano, G. González García, M. Arqued Navaz, G. Herráiz Gastesi, P. Meléndez Laborda,J.L. Olivares López
Espondilodiscitis en lactante de 15 meses con rechazo a la deambulaciónA. Miralles Puigbert, P. Higueras Sanjuán, M. Ribes González, I. Ruiz Langarita, A. Lázaro Almarza,J. Sierra Sirvent
Meningitis tuberculosa: a propósito de 2 casosA. Beisti Ortego, A.K. Córdova Salas, B. Castán Larraz, M. Bouthelier Moreno, F. de Juan Martín
SESIONES DE LA SOCIEDAD
Resúmenes de la Sesión de Comunicaciones Libres celebrada el 15 de junio en Zaragoza
Disfagia en una mujer adolescenteG. Herráiz, F. Sopeña, E. de Val, J. Ducons, L. Escartín, A. Lázaro
Hipertensión arterial en paciente con Síndrome de Williams-BeurenA. Ayerza, M. López, I. Bueno, F. Ramos, M. Domínguez, M.ªD. García de la Calzada, J. Fleta, J.L. Olivares
A propósito de tres casos de edema agudo hemorrágico del lactanteB. Curto, M. López-Campos, M. Díez, T. Cenarro, C. García-Vera
Estudio de un paciente con fiebre y aftas bucales recurrentesA. Miralles, E. Elías, I. Ruiz, M. Ribes, M. Gracia Casanova
Vacunación frente a hepatitis A en un centro de salud urbanoL. Gil, I. García-Osés, L. Escosa, N. García-Sánchez
Sociedad de Pediatría de
ARAGÓN, LA RIOJA Y SORIA
LETTERS TO THE EDITOR
!Kung's children: breastfeeding and growthA. Sarría Chueca
Emergency room management of acute bronchiolitisV. Rosel Moyano, G. González García, M. Arqued Navaz, G. Herráiz Gastesi, P. Meléndez Laborda,J.L. Olivares López
Spondylodiscitis in a 15 month-old infant who had rejection of walkingA. Miralles Puigbert, P. Higueras Sanjuán, M. Ribes González, I. Ruiz Langarita, A. Lázaro Almarza,J. Sierra Sirvent
Two cases of tuberculous meningitisA. Beisti Ortego, A.K. Córdova Salas, B. Castán Larraz, M. Bouthelier Moreno, F. de Juan Martín
Cartas al editor
Niños !Kung: lactancia materna y crecimiento
A. Sarría Chueca
[Bol Pediatr Arag Rioj Sor, 2012; 42: 37-40]
!Kung's children: breastfeeding and growth
Los !Kung, o !Xun, son un pueblo «bushman» asentados
pequeños y cercanos y las casas se mantienen abiertas
en el Desierto de Kalahari, en Namibia, Botswana y
de modo que los vecinos y los parientes pueden inter-
Angola. Hablan la lengua !Kung, clasificada como una de
venir si es necesario. Los niños del pueblo participaban
de las lenguas Khoisan. Históricamente, los !Kung vivieron
en diferentes tareas según su edad y sus actividades
en campos semipermanentes de aproximadamente 10-
sexuales son vistas como un juego natural para ambos
30 personas, por lo general localizados junto a un sistema
de agua. Una vez que el agua y los recursos de alrededordel pueblo se agotaban, el grupo se trasladaba a un área
más rica en recursos. Vivieron de la caza y elaboraban fle-
Para los !Kung, la primera infancia no comienza en el
chas y lanzas venenosas. Las mujeres proporcionaban la
momento del nacimiento sino una hora más tarde, cuan-
mayor parte del alimento ya que pasaban dos y tres días
do el nuevo bebé entra en el pueblo y se anuncia su
por semana en el desierto recogiendo raíces, frutos secos
nombre. Los padres tienen el derecho de poner el nom-
y bayas, mientras los hombres cazaban.
bre a sus niños. Esto es una decisión importante, porqueel «nombre joven» tiene un fuerte lazo con el «viejo
RITUALES SEXUALES
nombre» para el resto de su vida, y el nombre forma la
El matrimonio se realiza generalmente entre un varón de
base de la mayor parte de las conexiones de parentescoque tienen los !Kung. El nombre dado es específico, uno
unos veinte años y una muchacha adolescente.
de entre unos cuarenta y cinco que tiene cada sexo.
Habitualmente las mujeres están al cuidado de los niñosy preparan sus alimentos. Los recién casados viven en el
Creen ayudar a la subida de la leche materna consu-
mismo pueblo que la familia de la esposa para que ella
miendo caldo de un animal recién matado y cocinado.
tenga apoyo durante su nueva vida. A menudo, las muje-
Por ello, el marido y el padre irán a cazar inmediatamen-
res jóvenes vuelven a las casas de sus padres para dormir
te para traer carne adecuada después de que hayan salu-
y durante este tiempo, el marido caza para la familia de
dado al niño. Los !Kung, como otras muchas personas en
su esposa. Si la pareja no funciona bien, el divorcio es
el mundo, consideran al calostro como «una mala cosa»,
aceptable y si realmente llegan a ser una pareja estable,
y las madres lo derraman del pecho a la arena en lugar
pueden residir con una u otra familia. El sexo fuera del
de que lo tome el bebé. Pasado un día, la mayor parte de
matrimonio es igualmente aceptable para cada esposo.
los bebés toman la leche materna y en cantidades sufi-
No existe violencia doméstica porque los pueblos son
cientes, de manera que ganan bien de peso.
Correspondencia: Antonio Sarría Chueca
Paseo de la Constitución, 18-2050008 ZaragozaRecibido: abril de 2012. Aceptado: mayo de 2012
VOL. 42 - Nº 2 • MAYO-AGOSTO 2012

Boletín de la Sociedad de Pediatría de Aragón, La Rioja y Soria
Los bebés son mantenidos desnudos en un cabestri-
llo de cuero atado al cuerpo, también desnudo, de lamadre, sobre la cadera o sobre la espalda. Los bebésestán en contacto piel con piel con su madre casi cons-tantemente desde el nacimiento, cerca del pecho cuandose despierta, sobre la espalda cuando está dormido, yencima de la pieza de cuero, de noche, mientras duermela madre, dispuesta a amamantarlo tan a menudo comoel niño quiera. Durante los seis primeros meses de vida,los bebés viven casi enteramente de la leche materna, ylas madres comienzan a complementar la alimentacióndel niño, alrededor de ese tiempo, con carne premastica-da y vegetales dulces.
Los niños establecen pronto el control del esfínter
como consecuencia de la comunicación íntima entre ellos
como la abuela, tías, y primos a menudo intervienen para
y sus madres, ya que su contacto piel con piel lo favore-
ayudar a la madre a destetar al niño, llevándoselo y dis-
ce. Cuando un bebé orina espontáneamente, la madre
trayéndolo durante algunas semanas. Aproximadamente
responde tomándolo del cabestrillo y limpiándose ella y
a un 30% de niños nacidos no les sigue otro nacimiento,
su no absorbente pieza de cuero con un manojo de hier-
y estos afortunados se destetan del pecho cuando están
ba. De forma semejante las madres son conscientes de
en buenas condiciones físicas, generalmente alrededor
los movimientos y sonidos del niño y aprenden a antici-
de los cuarenta y ocho meses, o algunos más, unos
par la defecación, y lo retiran de su cuerpo antes de que
sesenta. Eventualmente algunos niños llegan a ser dema-
ocurra, mientras el niño es todavía muy pequeño. Tener
siado grandes para llevarlos constantemente encima, y la
éxito para evitar «accidentes» en la defecación es muy
madre no puede realizar ciertos tipos de trabajos. De
valorable por parte de la madre, pero no está entera-
vez en cuando un «bebé grande» controla a su madre,
mente claro si es la madre o el niño quienes han sido
en el caso extremo de tener cinco o seis años y cuando
la madre vuelve de alguna reunión o trabajo, se lanza ensu regazo y toma el pecho, pero otros niños hacen bro-
El cuerpo de la madre es la locación normal de los
mas sobre ello, y la lactancia materna finalmente se ter-
bebés durante casi todo el tiempo hasta que puedan
mina. El destete marca el final de la primera infancia.
andar, y después, el niño es mantenido y llevado encimamientras duerme, durante la alimentación, y en presenciade cualquier peligro o situación amenazante para su hijo.
Tradicionalmente, las madres siguen llevando a sus niños
Desde la edad del destete, aproximadamente a los 3-5
la mayor parte del tiempo durante varios años.
años, hasta la madurez sexual para niñas (menarquia),
Los intervalos de nacimiento tienen un promedio de
aproximadamente a los 15-17 años, el trabajo de los
unos cuarenta o cuarenta y un meses cuando el primer
niños consiste en jugar y practicar los trabajos de los adul-
niño sobrevive, y menos cuando el niño fallece más tem-
tos de una manera informal. Desde hace unos pocos años
prano. La lactancia aumenta la duración del intervalo de
tienen la oportunidad de ir a la escuela pero los padres
nacimiento, y es relativamente raro para una madre des-
no intentan proporcionarles lecciones de conocimientos
tetar a su niño y menstruar durante algunos meses antes
que los niños no van a necesitar en el futuro.
de haberse embarazado otra vez. En cambio, la mayor
Simplemente aspiran a mantenerlos sanos hasta que
parte de madres destetan al niño después de que el
crezcan y puedan aprender las habilidades propias de la
siguiente embarazo se ha establecido y está, tanto lactan-
vida que les espera.
do como embarazada, durante un mes o dos.
Los niños forman grupos de varias edades, y raras
Los !Kung creen que un niño al que se le desteta
veces hay un número suficiente en un lugar para realizar
temprano (en el segundo año de vida) será pequeño y
juegos complejos con reglas y equipos. Solo en los gru-
malsano y tendrá mal carácter no solo de niño, sino qui-
pos más grandes existe segregación por sexo o por eda-
zás hasta de adulto. Es más difícil cuando el niño cons-
des. Los niños son tratados cariñosa e indulgentemente
tantemente ve los pechos deseables, y tanto el padre,
por los adultos, tanto por sus propios padres como por
A. Sarría Chueca
Niños kung: lactancia materna y crecimiento
otros que viven en el pueblo (la mayor parte probable-
varla en un pote o en cáscaras de huevo de avestruz, y
mente son parientes del niño). Los adultos raras veces
más a menudo grupos de niños mayores ayudan a llevar
participan en los juegos de los niños o hacen cualquier
parte del agua, y algunos palos y ramas de leña. Con fre-
tentativa de influir en ellos.
cuencia se les pide a los niños traer un carbón del fuego
La mayor parte de adultos adoptan la actitud de que
para encender un cigarrillo o llevar un plato de alimento
los niños no tengan mal genio y no deben insultar a un
a algún adulto que está sentado.
adulto. Un niño que tiene una rabieta de carácter insólito
Los niños a veces acompañan a las mujeres, sobre
suele ser retenido por un adulto de modo que no pueda
todo durante la estación lluviosa, cuando el tiempo no es
hacer daño a otros, pero no tendrá después ningún casti-
demasiado caluroso y probablemente habrá agua para
go. El juego sexual es común entre los niños y las niñas y
beber a lo largo del camino. Según el alimento que se
no es tomado muy seriamente, incluso pudiera clasificar-
busca, los niños pueden comer durante su recogida.
se como incestuoso, si los adultos lo admitieran. Todos los
Durante la estación caliente y seca, es difícil para las muje-
niños tienen la oportunidad de observar por la noche
res llevar la cantidad de agua que los niños tienen que
relaciones sexuales entre los adultos, cuando los niños,
beber durante el día, pero entonces las madres dejan a los
como se supone, duermen. Los padres no hacen caso de
niños en el pueblo con suficiente suministro del agua.
las iniciativas sexuales de los niños, al igual que los niñosno las hacen de las observaciones de las relaciones sexua-
Normalmente las madres no van a por alimento a
les de sus padres. Los niños practican relaciones sexuales
diario, pero los días que lo hacen, algunos adultos per-
con frecuencia y no hay ninguna línea divisoria en cuanto
manecen en el pueblo para realizar tareas en la casa
al concepto de pérdida de la «virginidad».
mientras vigilan a los niños. Los niños nunca se quedansolos y abandonados.
Los niños !Kung realizan algunas tareas que resultan
útiles, en las afueras del pueblo. Aprenden a quitar la cás-
El crecimiento es lento durante la niñez para los
cara interior del ya tostado y troceado fruto seco mon-
!Kung, sobre todo para aquellos con edad aproximada de
dongo, que su madre ha preparado para la familia. Los
7-12 años. Estos son los individuos más delgados, y los
niños miran y a veces ayudan a los adultos que realizan
más bajos en altura y en cuanto al tamaño del cuerpo,
tareas tales como fabricación de instrumentos o alimen-
para los criterios internacionales, aunque parecen ser
tos de cocina. Los mayores pueden recoger agua y lle-
normales en cuanto a vitalidad y actividad.
VOL. 42 - Nº 2 • MAYO-AGOSTO 2012
Boletín de la Sociedad de Pediatría de Aragón, La Rioja y Soria
En etapas posteriores de la niñez, el crecimiento se
acelera, y ambos sexos ganan altura y peso. El aumento
1. Lee R.B. Subsistence Ecology of Kung Bushmen, PhD
del peso para las muchachas es en gran parte debido a la
Dissertatio. Berkeley: University of California; 1965.
grasa, y en muchachos, principalmente, al tejido muscular,
2. Katz R. Boiling Energy, Community Healing among the Kalahari
lo que produce las diferencias de formas características
Kung. Cambridge (Mass.): Harvard University Press; 1982.
entre sexos en la adolescencia. Durante «el estirón»,
3. Lee RB. Art, science, or politics? The crisis in hunter-gatherer
tanto chicos como chicas pueden estar más motivados
studies. American Anthropologist 1992; 94: 31-54.
para recoger alimento, así como para comerlo. Las
4. Shostak MN. The Life and Words of a Kung mother. 2nd edi-
muchachas a veces acompañan en expediciones a las
tion. Harvard University Press; 2006.
mujeres más viejas, llevadas por su hambre, y de esta
5. Howell N. Life Historiess of the DOBE !KUNG. Food, fatness
forma pueden llevar más alimentos a casa para que su
and well-being over the life-span. University of California
madre pueda prepararlos.
Press; 2010.
A. Sarría Chueca
Manejo de la bronquiolitis agudaen el servicio de urgencias
V. Rosel Moyano, G. González García, M. Arqued Navaz, G. Herráiz Gastesi, P. Meléndez Laborda, J.L. Olivares López
Servicio de Pediatría. Hospital Clínico Universitario Lozano Blesa de Zaragoza
[Bol Pediatr Arag Rioj Sor, 2012; 42: 41-46]
RESUMENLa bronquiolitis aguda supone el 15% de las consultas en urgencias durante los meses de diciembre a marzo enEspaña y el virus respiratorio sincitial es el agente causal dominante. Es imprescindible realizar una correctaanamnesis, interrogando acerca de los factores de riesgo, una minuciosa exploración física y cuantificar lasaturación de oxígeno. Las pruebas complementarias no son necesarias de forma rutinaria, aunque se puedeconsiderar la realización de radiografía de tórax si hay un deterioro clínico evidente o dudas diagnósticas. Ningúntratamiento físico y/o medicamentoso ha demostrado claramente su eficacia en la bronquiolitis a excepción delaporte de oxígeno suplementario. La cuestión está en definir el medicamento correcto para el paciente adecuadoen la dosis apropiada y en el tiempo oportuno. En general se trata de una enfermedad autolimitada de severidadleve-moderada, por lo que muchos de estos lactantes podrán ser controlados en su domicilio con medidasgenerales.
PALABRAS CLAVEBronquiolitis, lactante, nebulización, adrenalina, suero salino hipertónico.
Emergency room management of acute bronchiolitis
ABSTRACTIn Spain, acute bronchiolitis represents 15% of the emergency room visits from December to March. Respiratory syncytialvirus (VRS) is the most common cause. A complete anamnesis where risk factors are asked is mandatory. A thorough physicalexamination will always include an oxygen saturation quantification. Additional tests don't have to be done in routine,otherwise a chest-X-ray could be considered in clinical worsening or diagnostic doubts. No physical therapy or medicationhas clearly demonstrated its efficacy in bronchiolitis except for supplemental oxygen. The question is to define the right drugfor the appropiate patient at the proper dose and at the right time. Overall this is a self-limited disease of mild to moderateseverity, so many of these infants can be monitored at home with general measures.
Bronchiolitis, infant, nebulization, adrenalin, hypertonic saline.
Correspondencia: Verónica Rosel Moyano
Avenida San Juan Bosco, 1550009 Zaragozae-mail: [email protected]: abril de 2012. Aceptado: mayo de 2012
VOL. 42 - Nº 2 • MAYO-AGOSTO 2012
Boletín de la Sociedad de Pediatría de Aragón, La Rioja y Soria
«respiratory sincitial virus». En índice Médico Español:«Bronquiolitis» o «Palivizumab». Los trabajos fueron ele-
Se define la bronquiolitis aguda según McConnochie
gidos tras la revisión manual de resúmenes por parte de
como el primer episodio agudo de dificultad respiratoria
los autores de esta guía, seleccionando los más relevantes
con sibilancias, precedido por un cuadro catarral de vías
por consenso, basándonos en la relevancia de la revista
altas (rinitis, tos, con/sin fiebre) que afecta a niños meno-
en la que fueron publicados, y la calidad de los estudios.
res de 2 años.(1) En España supone entre el 15% de las
Este protocolo basa fundamentalmente sus conclusiones
consultas en urgencias pediátricas durante los meses de
en los datos que aporta la Conferencia de Consenso
diciembre a marzo dependiendo de la onda epidémica
sobre bronquiolitis aguda publicada en Anales de
anual (NE II).(2) El virus respiratorio sincitial es el agente
Pediatría en febrero de 2010.
dominante en las bronquiolitis agudas, constituyendo elagente causal en aproximadamente la mitad de los ingre-sados por debajo de dos años, aunque se conoce la impli-
FACTORES DE RIESGO Y DE GRAVEDAD
cación de otros virus como rinovirus, adenovirus, metap-
Los principales factores de riesgo de ingreso son la dis-
neumovirus, virus de la gripe, parainfluenza, enterovirus y
plasia broncopulmonar, la enfermedad pulmonar crónica,
bocavirus (NE II).
las cardiopatías congénitas (fundamentalmente las com-
Según diversas series, un 50-75% de los niños con
plejas, hemodinámicamente inestables o con hiperaflujo
bronquiolitis tendrán episodios de respiración sibilante
pulmonar), la prematuridad y la edad inferior a 3-6
recurrente durante los meses/años posteriores. Cuando
meses. No obstante, existen otros factores de riesgo
esto ocurre en más de 2-3 ocasiones recibe el nombre
documentados entre los que se encuentra la presencia
de asma del lactante, no siendo su manejo diferente del
de hermanos mayores o la asistencia a guardería, el sexo
asma en edades posteriores. La evolución natural es a la
masculino, la exposición al tabaco (fundamentalmente
mejoría con la edad, de tal manera que, a los 4-5 años de
durante la gestación), la lactancia materna durante
edad, solamente alrededor del 15% continuarán presen-
menos de 1-2 meses y variables asociadas a bajo nivel
tando crisis de broncoespasmo.
socioeconómico.
Aunque existen diversas escalas de gravedad, ninguna
ha demostrado una mayor validez como para recomendar
MÉTODO DE TRABAJO
su aplicación preferente en la práctica clínica. Estas escalas
Se realizó una revisión bibliográfica sobre la bronquiolitis
son útiles fundamentalmente para objetivar la respuesta a
aguda en fuentes bibliográficas de carácter internacional
las medidas. Las más utilizadas son las de Wood- Downes
(Medline, Embase, Cochrane Library) y nacional (Índice
y la modificada por Ferrers (tabla I), aunque nosotros utili-
Médico Español) entre mayo de 2009 y marzo de 2010.
zamos una versión más simplificada (Hospital de Cruces),(2)
Las palabras clave utilizadas en Medline (Pubmed) y en
que incorpora la saturación de oxígeno. La determinación
Embase fueron «bronchiolitis» y «Respiratoy Tract
de la saturación de oxígeno previa aspiración de secrecio-
Infection», con limitación de la búsqueda por edad (niños
nes ayuda a la valoración de la gravedad del cuadro y se
de 0 a 18 años), por fecha de publicación (01/01/2001 al
recomienda su medida en la valoración inicial de todos los
05/03/2010) y por idioma (español e inglés). En
pacientes con bronquiolitis aguda y para el control de los
Cochrane Library Plus: «bronquiolitis» o «Palivizumab» o
cambios clínicos tras las medidas terapéuticas.
Tabla I. Score Wood-Downes modificado por H. Cruces
Frecuencia respiratoria
Leves, intercostales
Intensas, aleteo, bamboleo
Leves, final de la espiración
Toda la espiración
Inspiración y espiración audibles
Saturación oxígeno
0-1: leve; 2-4: moderada; > 4: severa
V. Rosel Moyano, G. González García, M. Arqued Navaz, G. Herráiz Gastesi, P. Meléndez Laborda, J.L. Olivares López
Manejo de la bronquiolitis aguda en el servicio de urgencias
Los marcadores de gravedad a tener en cuenta son el
generales. A pesar de su alta incidencia y de los numero-
aspecto tóxico, la taquipnea, la hipoxia (saturación de O
sos estudios realizados, ningún tratamiento físico y/o
< 92%), la presencia de atelectasia o infiltrado en la radio-
medicamentoso ha demostrado claramente su eficacia en
grafía de tórax, el trabajo respiratorio aumentado, los sig-
la bronquiolitis. La cuestión está en definir el medicamen-
nos de deshidratación, la taquicardia y la fiebre.
to correcto para el paciente adecuado en la dosis apro-piada y en el tiempo oportuno(5) (tabla II).
• Medidas de soporte: Las principales son el aporte de
El diagnóstico es eminentemente clínico, al detectar en un
oxígeno suplementario si la saturación de oxígeno es
paciente menor de 2 años el primer episodio agudo de
inferior al 92% o ante una dificultad respiratoria grave
dificultad respiratoria con sibilancias, precedido por un
y la hidratación por vía endovenosa en niños graves o
cuadro catarral de vías altas (rinitis, tos, con/sin fiebre) y
con mala tolerancia de la vía oral (grado de recomen-
no es necesaria la realización de pruebas complementa-
dación B). Con un grado de recomendación C encon-
rias de forma rutinaria. La identificación etiológica no es
tramos la aspiración de secreciones previa a la admi-
útil para el manejo de la bronquiolitis aguda y por tanto
nistración del tratamiento inhalado o la alimentación
durante la epidemia de VRS, el lavado nasofaríngeo no se
vía oral, fraccionar y espesar las tomas si dificultad para
solicitará de forma sistemática. En los pacientes hospitali-
la ingesta, elevación de la cabecera de la cama y evitar
zados menores de 3 meses puede facilitar un manejo
la exposición al tabaco.
conservador ahorrando intervenciones diagnósticas y
• Nebulizaciones: Los broncodilatadores adrenérgicos
terapéuticas innecesarias (grado de recomendación C).
son los fármacos más utilizados y estudiados. A pesar
La incidencia de neumonía/sobreinfección bacteriana es
de los muchos estudios realizados al respecto, se sigue
baja (5%), por lo que no es necesario habitualmente rea-
manteniendo la controversia acerca de su eficacia real
lizar analítica sanguínea ni estudio radiológico. Se conside-
y de cuál debe ser el utilizado, en caso de decidirse a
rará la realización de una radiografía de tórax si hay un
emplearlos. Los últimos metaanálisis concluyen que el
deterioro clínico evidente o dudas diagnósticas (grado de
beneficio obtenido por los broncodilatadores es solo
recomendación C).
parcial y transitorio, por lo que se deben sopesar losbeneficios e inconvenientes en cada caso concreto. En
cualquier caso, es importante conocer que no todos
La bronquiolitis aguda se trata de una enfermedad auto-
los niños con bronquiolitis van a responder satisfacto-
limitada, y con frecuencia de severidad leve-moderada,
riamente a los broncodilatadores, por lo que tras su
por lo que muchos de estos lactantes podrán ser con-
administración hay que valorar la respuesta clínicamen-
trolados en su domicilio solamente con algunas medidas
te y mediante pulsioximetría.
Tabla II. Idoneidad de los diferentes tratamientos en la bronquiolitis aguda.
Primera elección
Sat. O < 92% o dificultad resp. grave
Salbutamol inh.
Ensayo BA moderada
No forma rutinaria
> 6 meses / atopia
Adrenalina neb.
Ensayo BA moderada
No forma rutinaria
Bromuro ipatropio
Corticoides inh.
No inapropiado en BA
Corticoides V.O.
asociado a broncodilatadores
SS hipertónico neb.
Ensayo junto broncodilatadores
Uso inapropiado en BA leves
VOL. 42 - Nº 2 • MAYO-AGOSTO 2012
Boletín de la Sociedad de Pediatría de Aragón, La Rioja y Soria
–Salbutamol inhalado: No se recomienda su uso ruti-
• Antibióticos: No son eficaces y su uso se considera
nario por mostrar un beneficio-riesgo desfavorable
inapropiado. Hay un claro predominio de los riesgos
(grado de recomendación E). El ensayo terapéutico
sobre los beneficios (grado de recomendación D).
con salbutamol inhalado es una opción alternativa en
• Metilxantinas: Uso alternativo en bronquiolitis aguda
BA moderadas-graves en pacientes mayores de 6
con apneas en neonatos y lactantes con antecedente
meses y/o con historia personal o familiar de atopia
de prematuridad (grado de recomendación C).
(grado de recomendación C). La eficacia parece simi-
• Heliox: Se recomienda su uso selectivo en bronquioli-
lar si la administración es por nebulización o por inha-
tis aguda moderada-grave usando mascarilla con reser-
lación con cámara espaciadora apropiada a estas eda-
vorio de forma continua en concentración 70/30. Si el
caso es grave o refractario al tratamiento, se puede
–Adrenalina nebulizada: La adrenalina es el agente
combinar con CPAP (grado de recomendación B).
broncodilatador de primera elección en el tratamien-
• Surfactante: Uso selectivo en bronquiolitis aguda grave
to de la BA por su relación riesgos, beneficios y cos-
que precise ventilación mecánica (grado de recomen-
tes (grado de recomendación B). No debe usarse de
forma rutinaria ya que posee un beneficio-riesgo par-
• Otras medidas como las inmunoglobulinas IV, el óxido
cialmente desfavorable (grado de recomendación E).
nítrico, la DNAsa recombinante humana nebulizada, el
El ensayo terapéutico con adrenalina inhalada es una
interferón intramuscular, la furosemida inhalada no se
opción alternativa en BA moderadas-graves en meno-
han mostrado eficaces en el tratamiento de la bron-
res de 6 meses, pacientes hospitalizados o en salas de
quiolitis aguda, presentando un desbalance entre ries-
urgencias si hay posibilidad de observación (grado de
gos, beneficios y costes.
recomendación B) (3 cc de adrenalina al 1 por mil,
completando hasta 5 cc con SF, con un flujo de oxí-
CRITERIOS DE INGRESO
geno de 6-8 l/minuto).
• Edad < 3 meses.
–Bromuro de ipatropio nebulizado: No es eficaz en la BA
(grado de recomendación D).
• Presencia de neumonía, si ocasiona desaturaciones o
–Suero salino hipertónico: Es eficaz y útil en el manejo
• Intolerancia alimentaria importante (< 50% de la inges-
de la BA en el niño hospitalizado (grado de reco-
mendación B). La relación es favorable entre los ries-
gos, no constatados (broncoespasmo), los beneficios
• Factores de riesgo: cardiopatía, broncopatía crónica,
(disminuye los días de hospitalización) y los costes
(prácticamente nulos). Se administran 2-4 ml con
• Prematuridad < 35 semanas.
dosis repetidas cada 8 horas o con mayor frecuencia
• No respuesta óptima al tratamiento instaurado en
si precisa. Actualmente existen dudas sobre si es fac-
tible su uso en el medio ambulatorio. De momento
• Tener en cuenta: hipoxia (saturación O < 92%), aspec-
los estudios publicados abogan por el uso simultáneo
to tóxico, taquipnea (según la edad), apneas y condi-
de suero salino hipertónico con broncodilatadores
ciones socio-familiares inadecuadas.
(grado de recomendación C).
• Corticoides: No parecen útiles por vía inhalatoria ni
sistémica (grado de recomendación E). En pacientes
DE LA BRONQUIOLITIS AGUDA
con crisis de bronquiolitis moderada-grave podría estar
indicado su uso por vía oral asociado a broncodilata-
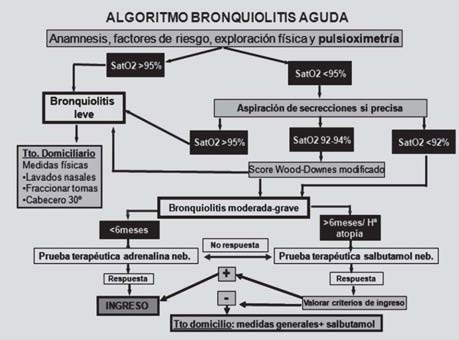
Ante todo paciente que acude a urgencias presentando
un cuadro compatible con bronquiolitis aguda, realizaruna correcta anamnesis, interrogando acerca de los fac-
• Ribavirina: No se debe usar de forma sistemática.
tores de riesgo anteriormente descritos, exploración físi-
Puede considerarse su utilización en pacientes selec-
ca haciendo hincapié en la valoración de los signos de difi-
cionados como en inmunodeprimidos (grado de reco-
cultad respiratoria y cuantificar la saturación de oxígeno
mendación C).
tras aspiración de secreciones. En caso de discordancia
V. Rosel Moyano, G. González García, M. Arqued Navaz, G. Herráiz Gastesi, P. Meléndez Laborda, J.L. Olivares López
Manejo de la bronquiolitis aguda en el servicio de urgencias
entre la saturación de oxígeno y la valoración de la clíni-
–Los padres deben ser informados de la posibilidad
ca, dar prioridad a la de mayor gravedad.
de empeoramiento de estos casos leves, aleccionán-doles en las normas de observación domiciliaria.
• Saturación de oxígeno (Sat. O ) > 95% en ausencia de
Deben saber además que la duración media es de
factores de riesgo y sin signos clínicos de gravedad:
12 días, permaneciendo con síntomas a los 21 días
bronquiolitis aguda leve. Tratamiento domiciliario con
hasta un 18%.
las siguientes recomendaciones:
• Si saturación de oxígeno < 95%: aspirado de secrecio-
–Aspiración de secreciones a las tomas, al sueño, y a
nes, si lo precisa, y volver a revaluarla posteriormente.
la administración de medicación inhalada.
–Saturación > 95%: tratar como una bronquiolitis leve.
–Saturación de O 92-94%: consultar el Score Wood-
–Elevación de la cabecera de la cama 30º al dormir.
Downes modificado (tabla I) y recatalogar como
–Evitar tabaquismo pasivo.
bronquiolitis leve o moderada-grave.
–Antitérmicos si tiene fiebre.
–Saturación de O < 92%: bronquiolitis moderada-
–Beta 2 inhalados solo si se ha etiquetado de «gravedad
moderada» y se ha confirmado respuesta positiva.
· En menores de 6 meses: prueba terapéutica con
Explicar a la familia que lo ideal es darlos «a demanda»
adrenalina nebulizada (3 cc de adrenalina al 1 por
(orientativamente, 2-5 pufs cada 4-6-8 horas).
mil, completando hasta 5 cc con SF, con un flujo de
Figura I. Algoritmo diagnóstico-terapéutico de la bronquiolitis aguda.
VOL. 42 - Nº 2 • MAYO-AGOSTO 2012
Boletín de la Sociedad de Pediatría de Aragón, La Rioja y Soria
oxígeno de 6-8 l/minuto.). Si hay respuesta, se pro-
5. Baró Fernández M. Bronquiolitis (v.2/2007) Guía_ABE.
cede al ingreso para continuar el tratamiento hos-
Infecciones en Pediatría. Guía rápida para la selección de tra-
pitalario con adrenalina nebulizada. Si no se evi-
tamiento antimicrobiano empírico. Disponible en:http://infodoctor.org/gipi/
dencia respuesta, se realizará una prueba terapéu-tica con salbutamol nebulizado.
6. Landau LI. Current pharmacological treatments for bron-
chiolitis are useless. The case for the con's. Pediatric Respir
· En mayores de 6 meses: prueba terapéutica con
Rev. 2006; 7: S101-103.
salbutamol nebulizado. Si hay respuesta al trata-
7. Blom D, Ermers M, Bont L, Van Aalderen WMC, Van Woensel
miento, se valorará el tratamiento hospitalario si
JBM. Corticosteroides inhalados durante la bronquiolitis aguda
cumple criterios de ingreso. Si no responde, realizar
para la prevención de las sibilancias posbronquiolíticas
prueba con adrenalina nebulizada e ingresar.
(Traducida de The Cochrane Library, 2007 Issue 3).
8. Bronchiolitis Guideline Team, Cincinnati Children's Hospital
Medical Center : Evidence based clinical practice
1. McConnochie KM. Bronchiolitis. What's in the name? Am J
guideline for medical management of bronchiolitis in
Dis Child. 1983; 137: 11-13.
infants 1 year of age or less presenting with a firsttime episode. Disponible en: http://www.cincinnatichil-
2. Ardura C, Temprano HA. Bronquiolitis en Marín M, Ordóñez
O, Palacios A. Manual de Urgencias de Pediatría Hospital 12 de
octubre. Madrid. Ed. Ergon, 2011, pp. 697-704.
9. Bronchiolitis in children: A national clinical guide
3. González de Dios J, Ochoa Sangrador y Grupo de revisión
(consulta el 12 de febrero 2012). Disponible en:
y panel de expertos de la Conferencia de Consenso del
Proyecto abreviado. An Pediatr (Barc) 2010; 72: 221.e1-221.e33.
10. Villa Asensi JR, González Álvarez MI. Serrano A. eds
Urgencias y tratamiento del niño grave 2.ª edición. Madrid:
4. González de Dios J, Ochoa Sangrador y Grupo de revisión y
Ergon; 2007, pp. 321-326.
panel de expertos de la Conferencia de Consenso del Proyectoabreviado. An Pediatr (Barc) 2010; 72: 222.e1-222.e26.
V. Rosel Moyano, G. González García, M. Arqued Navaz, G. Herráiz Gastesi, P. Meléndez Laborda, J.L. Olivares López
Espondilodiscitis en lactante de 15 mesescon rechazo a la deambulación
A. Miralles Puigbert(1), P. Higueras Sanjuan(2), M. Ribes González(1), I. Ruiz Langarita(1), A. Lázaro Almarza(1), J. Sierra Sirvent(1)
(1) Servicio de Pediatría del Hospital Clínico Universitario Lozano Blesa (Zaragoza)
(2) Pediatría de Atención Primaria. Centro de Salud María de Huerva (Zaragoza)
[Bol Pediatr Arag Rioj Sor, 2012; 42: 47-49]
Describimos el caso de una paciente de 15 meses de edad con rechazo a la marcha y la sedestación que fuediagnosticada de espondilodiscitis. Esta enfermedad supone el 2% de las infecciones osteoarticulares en la infancia.
Se caracteriza por una sintomatología típica pero poco específica que hace difícil el diagnóstico. Es imprescindible larealización de una resonancia magnética nuclear para el diagnóstico de espondilodiscitis.
Espondilodiscitis, discitis, diagnóstico, resonancia magnética.
Spondylodiscitis in a 15 month-old infant who had rejection of walking
We describe a case of a 15 month-old infant who had rejection of walking or sitting and was diagnosed of spondylodiscitis. A2% of ostoarticular infections in children is attributed to this disease. It is characterized by typical but not specific symptomswhich makes diagnosis difficult. Magnetic resonance imaging is essential for the diagnosis of spondylodiscitis.
Spondylodiscitis, discitis, diagnosis, magnetic resonance imaging.
es reservado a largo plazo, ya que un porcentaje elevadode los pacientes presentan secuelas (fibrosis del disco,
La espondilodiscitis es una inflamación del disco interver-
fusión vertebral…). Se presenta un caso de espondilodis-
tebral y las vértebras adyacentes. Supone el 2% de las
citis en una paciente de 15 meses.
infecciones osteoarticulares(1). Se presenta en la primerainfancia como rechazo de la marcha o de la sedestacióny como dolor lumbar o cervical en pacientes adolescen-
tes. La sintomatología asociada a esta patología es típica
Niña de 15 meses de edad que presenta episodios de
pero poco específica. Para llegar al diagnóstico, es impres-
irritabilidad, rechazo de la marcha y de la sedestación de
cindible un alto índice de sospecha que permita orientar
aproximadamente una semana de evolución. No hay
las exploraciones complementarias. Su etiología infeccio-
antecedente de traumatismo previo. 15 días antes había
sa es un tema controvertido ya que los cultivos del disco
presentado una infección respiratoria de vías altas con
suelen ser negativos. Con respecto a su pronóstico, este
febrícula. No existen antecedentes familiares ni persona-
Correspondencia: Anna Miralles Puigbert
Avda. Gómez Laguna n.º 24, Esc. 1, 4.º-B50009 Zaragozae-mail: [email protected]: abril de 2012. Aceptado: mayo de 2012
VOL. 42 - Nº 2 • MAYO-AGOSTO 2012
Boletín de la Sociedad de Pediatría de Aragón, La Rioja y Soria
les de interés. La paciente tiene un desarrollo psicomotoradecuado para su edad con una marcha autónoma desdelos 9 meses.
En el servicio de urgencias de pediatría se realiza
radiografía de caderas que no muestra alteraciones y sediagnostica de sinovitis transitoria de cadera, por lo que sepauta reposo y tratamiento con antiinflamatorios. Lapaciente consulta de nuevo por no notar mejoría. En laexploración física destaca rechazo a la sedestación y a labipedestación, imposibilidad para levantarse del suelo sinayuda, marcha con aumento de la base de sustentación.
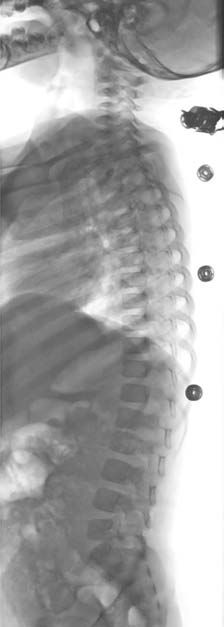
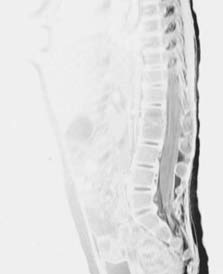
No presenta dolor a la palpación vertebral ni limitaciónarticular o dolor a la movilización pasiva de las articulacio-nes en extremidades inferiores. No se evidencian signosinflamatorios. En esta ocasión se realizó una ecografía decaderas que no mostró ningún tipo de alteración. Elhemograma y el perfil bioquímico fueron normales, excep-to una cifra de plaquetas de 522 mil/mm3. La proteína Creactiva (PCR) fue de 0,88 mg/mL y la velocidad de sedi-mentación globular (VSG) estaba muy elevada con unacifra de 99 mm, indicando un posible proceso inflamato-rio. En la radiografía de columna se objetivó una disminu-ción del espacio intervertebral entre L1 y L2 (figura I). Lagammagrafía con 99 mTc mostró un aumento de capta-ción en dicha zona. Se realizó una resonancia magnéticanuclear que mostró afectación del disco intervertebral L1-L2 con importante afectación de partes blandas, con unacolección mínima intrarraquídea epidural, sin estenosis delconducto raquídeo lumbar (figuras II y III). Se instauró tra-tamiento endovenoso con cefotaxima y cloxacilina duran-te 15 días. En su estancia en el hospital presentó una mejo-ría progresiva sintomática y analítica. En el momento delalta domiciliaria presentaba una exploración física y unaanalítica compatibles con la normalidad. Prosiguió trata-miento oral en su domicilio hasta completar 10 días.
La espondilodiscitis es una entidad relativamente infre-cuente en la infancia, poco conocida, que cursa con una sin-tomatología típica, aunque poco específica, y que requiereun alto índice de sospecha para su diagnóstico(1,2).
Se trata de un proceso inflamatorio en el disco inter-
vertebral y/o en los platillos vertebrales, con disminuciónsintomática del espacio(3).
Varios estudios han demostrado que en la época pre-
natal el disco y el cuerpo vertebral comparten las mismasestructuras vasculares. Progresivamente el disco se va vol-viendo avascular(1).
La sintomatología suele ser inespecífica y varía según la
Figura I. Radiografía de columna vertebral.
edad del niño(2). En la primera infancia se manifiesta como
Disminución del espacio vertebral L1-L2.
rechazo con llanto a la bipedestación, deambulación y
A. Miralles Puigbert, P. Higueras Sanjuan, M. Ribes González, I. Ruiz Langarita, A. Lázaro Almarza, J. Sierra Sirvent
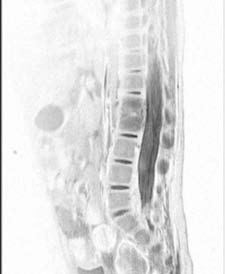
Espondilodiscitis en lactante de 15 meses con rechazo a la deambulación
Figura II. RM de columna completa. Se observa afectación del disco
Figura III. RM de columna completa. Alteración a nivel del disco
y paravertebral en espacio L1-L2.
y paravertebral en L1-L2.
sedestación y en la adolescencia como dolor lumbar o cer-
El tratamiento también está controvertido aunque se
vical. Se puede acompañar de sintomatología inespecífica
recomienda la antibioterapia si se presenta fiebre persis-
como fiebre, irritabilidad y/o dolor abdominal(4).
tente, mal estado general, aumento de la VSG o cultivosmicrobiológicos positivos.
Para el diagnóstico es imprescindible la realización de
resonancia magnética nuclear(5,6). La radiografía simple de
La esponondilodiscitis, cuyo retraso en el diagnóstico
columna tiene poca sensibilidad y en muchas ocasiones
es frecuente, no es una entidad banal, ya que puede com-plicarse con abscesos y daño de raíces nerviosas(3). La
no se observa afectación hasta cumplir las dos semanas
evolución a corto plazo suele ser favorable con una de -
de clínica. La gammagrafía con 99 mTc tiene poca espe-
saparición completa de los síntomas. Pero aun así, esta
cificidad. Se recomienda la realización del TAC solamente
patología tiene un pronóstico reservado a largo plazo, ya
en aquellos casos en los que se quiere realizar punción
que un porcentaje elevado de los pacientes presentan
del disco. La punción-aspiración se realiza solo ante los
secuelas (fibrosis del disco, fusión vertebral…).
casos de fracaso del tratamiento antibiótico(5).
Un diagnóstico precoz, basado en un alto índice de
La etiología de la espondilodiscitis está controvertida.
sospecha y la instauración del tratamiento adecuado sin
Se barajan diferentes hipótesis: causa infecciosa, traumáti-
demora, puede mejorar el pronóstico de los pacientes
ca o inflamación idiopática(1,5).
1. Rubio B, Calvo C, García-Consuegra J, Ciria L, Navarro ML,
4. López-Esteban P, Martínez-Pérez J, Cabeza B, Pérez-Villena
Ramos JT. Espondilodiscitis en la Comunidad de Madrid. An
A, Álvarez-Coca J. Alteración intestinal de larga evolución
Pediatr (Barc) 2005; 62: 147-152.
como forma de presentación de una espondilodiscitis. An
2. Gouliouris T, Aliyu SH, Brown NM. Spondylodiscitis: update
Pediatr (Barc) 2010; 72: 84-98.
on diagnosis and management. J Antimicrob Chemother
5. Flores P, Aparicio C, Ruiz M, Bueno A, Lorente ML, Jiménez
2010; 65 Suppl 3: 11-24.
F. Cojera súbita en un lactante afebril. An Pediatr (Barc)
3. Tapia R, Espinosa MG, Martínez-León MI, González-Gómez JM,
2007; 66: 431-433.
Moreno J. Espondilodiscitis: diagnóstico y seguimiento a medio-
6. Fica A, Bozán F, Aristegui M, Bustos P. Espondilodiscitis: análisis
largo plazo de 18 casos. An Pediatr (Barc) 2009; 71: 391-399.
de una serie de 25 casos. Rev Méd Chile 2003; 131: 473-482.
VOL. 42 - Nº 2 • MAYO-AGOSTO 2012
Meningitis tuberculosa:a propósito de dos casos
A. Beisti Ortego, A.K. Córdova Salas, B. Castán Larraz,
M. Bouthelier Moreno, F. de Juan Martín
Servicio de Pediatría. Unidad de Infecciosos, Hospital Universitario Miguel Servet de Zaragoza
[Bol Pediatr Arag Rioj Sor, 2012; 42: 50-53]
Antecedentes: De los 9 millones de tuberculosis (TB) que ocurren anualmente en el mundo, alrededor de un millónsuceden en niños menores de 15 años. En nuestro medio el 1,5% son meningitis TB. Descripción de los casos: Seexponen dos casos de meningitis TB ingresadas en un hospital terciario. En ambos se encontraron dificultades pararealizar el diagnóstico. Fueron tratados con tuberculostáticos durante 12 meses y glucocorticoides durante 4semanas. En un caso hubo que poner una derivación ventrículo peritoneal. La evolución fue muy satisfactoria en losdos pacientes. Conclusiones: El diagnóstico de meningitis TB en niños requiere historia clínica cuidadosa, examen físico,test de tuberculina, radiografía de tórax, examen de esputo o de jugo gástrico y punción lumbar. El tratamientoincluyó isoniazida, rifampicina, pirazinamida y ethambutol o estreptomicina durante 2 meses, seguido de isoniazida yrifampicina 10 meses más. Un glucocorticoide fue añadido durante el primer mes del tratamiento.
Meningitis tuberculosa, tuberculosis, infancia.
Two cases of tuberculous meningitis
Background: Nine million cases of tuberculosis (TB) occur worldwide annually, about one million of those cases (11%) occurin children under 15 years of age. In our environment represent 1,5% TB meningitis. Description of the cases: We reporttwo cases of TB meningitis admitted to a tertiary hospital. In both, diagnostic difficulties were encountered. They were treatedwith tuberculostatic for 12 months and with glucocorticoid for 4 weeks. One case developed a ventricle-peritoneal shunt. Theevolution was very satisfactory in both children. Conclusions: The diagnosis of TB meningitis in children relies from a carefulhistory, clinical examination, tuberculin skin test, chest radiograph, sputum o gastric aspiration and lumbar puncture. Thetreatment regimen comprising isoniazid, rifampicin, pyrazinamide andethambutol or streptomycin for the first 2 months,followed by isoniazid and rifampicin for 10 months. A glucocorticoid was added during the first month of treatment.
Tuberculous meningitis, tuberculosis, childhood.
de 1 millón de casos (11%) suceden en niños menores de15 años de edad. En países desarrollados se ha observa-
La tuberculosis es uno de los problemas sanitarios de
do un aumento de incidencia en los últimos años debido
mayor magnitud a nivel mundial. De los 9 millones de
en parte a la inmigración desde zonas endémicas de
tuberculosis que ocurren anualmente en el mundo, cerca
tuberculosis. En la edad pediátrica, existe una mayor inci-
Correspondencia: Anunciación Beisti Ortego
José María Contín, 4150100 La Almunia de Doña Godina (Zaragoza)e-mail: [email protected]: junio de 2012. Aceptado: junio de 2012
Meningitis tuberculosa: a propósito de dos casos
dencia de formas extrapulmonares, con lo cual debemos
está bien vacunado según calendario. En el hemograma
mantenernos alerta sobre su posible aparición(1).
realizado en urgencias presenta leucocitosis (15900/mm3)con fórmula normal y marcadores inflamatorios (PCR,
Supone la complicación más grave de la infección
PCT) negativos. Al ingreso, se realiza Mantoux, que es de
tuberculosa, presenta elevada mortalidad y alto índice de
10 mm, en la radiografía de tórax se aprecia un foco con-
secuelas que dependerán, fundamentalmente, del
solidativo en lóbulo medio. Ante la sospecha de tubercu-
momento de inicio de tratamiento y de la edad del
losis pulmonar se inicia tratamiento con isoniazida, rifam-
paciente, siendo más grave en menores de 2 años(2).
picina, piracinamida y etambutol. Durante la primera
A continuación, se exponen los 2 últimos casos de
semana persiste fiebre, al sexto día de ingreso presenta
meningitis tuberculosa registrados en nuestro hospital. En
fontanela a tensión, nistagmus y tres crisis de hipertonía.
ambos se plantearon dificultades en el diagnóstico clínico
Se realiza TAC cerebral que muestra hidrocefalia tetra-
inicial y en la confirmación de la enfermedad.
ventricular (figuras I y II) que precisa colocación de válvu-
El primer caso es un niño de 2 años de etnia gitana sinantecedentes patológicos de interés y con calendariovacunal completo. Acude a urgencias por fiebre, decai-miento y vómitos de 48 horas de evolución, a la explora-ción destaca discreta afectación del estado general y lapresencia de un exantema inespecífico en tronco y raízde extremidades. En el hemograma urgente se observadiscreta leucocitosis (10900/mm3) con neutrofilia (79%),siendo los marcadores inflamatorios (PCR, PCT) negati-vos. Durante su ingreso persisten los vómitos y la febrí-cula, al tercer día se objetiva rigidez de nuca y empeora-miento del estado general. Se realiza punción lumbarobteniendo un líquido claro, con 45 células/mm3, linfoci-tos 96%, glucosa 37 mg/dl, albúmina 0,37 g/L, ADA nega-tivo y PCR para enterovirus positiva. Mantoux de 10 mm,y radiografía de tórax que muestra imágenes compatiblescon tuberculosis miliar de grano fino. Por todo ello, sedecide la realización de TC cerebral que muestra realceleptomeníngeo con áreas de hipodensidad fronto-tem-porales. Ante la sospecha de meningitis tuberculosa, se ini-cia tratamiento al cuarto día con 4 tuberculostáticos (iso-niazida, rifampicina, pirazinamida y estreptomicina y metil-prednisolona. Presenta mejoría progresiva, con desapari-ción de la fiebre una semana después del inicio del trata-miento. A los 20 días es dado de alta asintomático y al mesdel ingreso se informa de crecimiento de Mycobacteriumtuberculosis en el líquido cefalorraquídeo (LCR), confir-mando así el diagnóstico de meningitis tuberculosa.
El segundo caso es un lactante de 8 meses de origenrumano que consulta por fiebre de una semana de evo-lución junto con diarrea y vómitos. Ha estado en contac-to con tía paterna afecta de tuberculosis pulmonar activa,
Figuras I y II. Tac cerebral. Hidrocefalia tetraventricular.
no presenta otros antecedentes patológicos de interés y
VOL. 42 - Nº 2 • MAYO-AGOSTO 2012
Boletín de la Sociedad de Pediatría de Aragón, La Rioja y Soria
la ventrículo-peritoneal. Ante la sospecha de meningitis
En fases más avanzadas de la enfermedad el nivel de
tuberculosa, se añade prednisolona al tratamiento. El LCR
conciencia se deteriora de forma evidente, llegando al
muestra 20 células/mm3, linfocitos 91%, glucosa 39 mg/dl,
coma profundo, llegando en sus etapas finales a la rigidez
albúmina 1,18 g/L. Tras colocación de la válvula ventrícu-
de descerebración y al éxitus(5,6).
lo-peritoneal presenta marcada mejoría con desaparición
Se han distinguido tres estadios en la evolución de la
de la clínica, siendo dado de alta a los 20 días del ingreso
enfermedad. Estadio I: Sin alteraciones de conciencia, sínto-
asintomático. En el jugo gástrico se aisló a los 18 días el
mas inespecíficos y ausencia de signos neurológicos. Estadio
M. tuberculosis, lo que confirmó del diagnóstico de menin-
II: Cierto grado de confusión mental y aparición de signos
gitis tuberculosa.
neurológicos. Estadio III: Gran afectación de estado general,
Ambos pacientes han seguido tratamiento tubercu-
coma profundo y signos de focalidad neurológica(7).
lostático durante 12 meses, con muy buena evolución, sin
Ante un niño con sospecha clínica de meningitis
presentar complicaciones ni secuelas hasta la actualidad.
tuberculosa orientará el diagnóstico el antecedente decontacto previo con un enfermo tuberculoso. El Mantoux
suele ser positivo, aunque en las formas graves puede ser
La tuberculosis en España es difícil de evaluar porque no
negativo. La radiografía de tórax es patológica entre el
existen estadísticas fiables. Según la Red Nacional de
50-90% de los casos, siendo el hallazgo más frecuente la
Vigilancia Epidemiológica, la tasa de tuberculosis en
presencia de una tuberculosis miliar. El examen del fondo
España fue de 14,8 casos por 100.000 habitantes en el
de ojo es de gran interés porque pueden observarse
año 2007 y para la OMS fue de 30 casos por 100.000
tubérculos coroideos de Bouchut que advierten de la
existencia de una diseminación hematógena(8-12).
La tuberculosis en Aragón sigue una evolución para-
En nuestro segundo caso existía el antecedente de
lela a la del resto de las comunidades autónomas. En el
contacto con una adulto enfermo de TB. El Mantoux fue
año 2011 la tasa supuso 18,4 casos por 100.000 habitan-
positivo en los dos casos, y la radiografía de tórax tam-
tes. El 80% de los casos corresponden a tuberculosis res-
bién fue patológica en ambos casos, en uno de ellos en
piratorias, el 18,5% a otras tuberculosis y el 1,5% a menin-
forma de miliar. No se observaron tubérculos coroideos
gitis tuberculosas. En 2011 el 33% de los casos son
pacientes que proceden de otros países. En relación a la
El examen del LCR suele mostrar pleocitosis discreta
meningitis tuberculosa en dicho año, la tasa en España fue
raramente por encima de 1.000 células/mm3 con predo-
del 0,23% y en Aragón del 0,56%. No existen datos ofi-
minio de linfocitos, aunque en fases iniciales pueden ser
ciales de la incidencia de tuberculosis en niños(4).
polinucleares, glucorraquia disminuida entre 15-35 mg/dl
La meningitis tuberculosa resulta de la diseminación
o menos del 50% de la glucemia, albúmina elevada entre
hematógena del Mycobacterium tuberculosis desde un
1-3 g/l y cloruros bajos.
foco primario habitualmente situado en el parénquima
La adenosindesaminasa (ADA) suele encontrase ele-
pulmonar. Los bacilos llegan al sistema nervioso central
vada, pero su determinación no ha aportado resultados
donde se forman granulomas, la confluencia de algunos
concluyentes. En nuestros pacientes los niveles fueron
formarían focos caseosos que al romperse en las menin-
ges darían lugar a la producción de meningitis(2).
El examen directo de bacilos ácido alcohol resistentes
Inicialmente existen signos prodrómicos que orientan
(BAAR) en el LCR es positivo solamente entre el 10-50%
poco al diagnóstico y que preceden 2-3 semanas al inicio
de los casos y el cultivo del M. tuberculosis es del 45-90%,
de la enfermedad. Se caracterizan por alteraciones del
lo que permite confirmar diagnóstico y conocer la sensi-
carácter, anorexia, pérdida de peso, febrícula, etc. Estos
bilidad del germen, pero son resultados tardíos debido al
síntomas adquieren relevancia si se conoce un viraje
lento crecimiento del bacilo.
reciente de la reacción tuberculínica.
La mayoría de las formas de tuberculosis extrapulmo-
Posteriormente aparece una sintomatología más rica,
nar se asocian a una carga bacilar escasa, con lo cual, la
caracterizada por fiebre, cefaleas, vómitos, signos menín-
baciloscopia es positiva en raras ocasiones y la rentabili-
geos, disminución nivel de conciencia, agitación nocturna,
dad del cultivo, e incluso de las técnicas de amplificación
convulsiones y afectación de los pares craneales VI, III, IV
molecular, suele ser baja. Por este motivo, el diagnóstico
de la meningitis tuberculosa y otras formas de tuberculo-
A. Beisti Ortego, A.K. Córdova Salas, B. Castán Larraz, M. Bouthelier Moreno, F. de Juan Martín
sis extrapulmonar será de presunción, basándose en los
za prednisona a la dosis de 1-2 mg/kg/día durante 4
datos clínicos, radiológicos, anatomopatológicos y de res-
semanas y posteriormente debe reducirse lentamente
puesta al tratamiento.
durante 1-2 semanas. Ante la presencia de hidrocefalia esaconsejable la colocación de un drenaje ventricular para
En nuestros casos la detección de BAAR fue negativa,
evitar el sufrimiento del parénquima cerebral y mejorar el
sin embargo se obtuvieron cultivos positivos en el LCR
pronóstico del enfermo(8-12).
del primer niño y en las muestras obtenidas del jugo gás-trico en el segundo.
Los corticoides los utilizamos en los dos casos y en el
segundo paciente fue necesario la colocación de una
El tratamiento debe iniciarse con los fármacos habi-
derivación ventrículo-peritoneal y la evolución fue muy
tualmente empleados en la tuberculosis pulmonar. Se
administrarán isoniazida (I), rinfampicina (R), pirazinamida(Z) y ethambutol (E) o estreptomicina (S) o amikacina
Tal como se observa en los casos que presentamos,
(A). E penetra poco en el LCR excepto cuando las
el diagnóstico puede resultar difícil especialmente las pri-
meninges están inflamadas y S puede reemplazar al E en
meras fases de la enfermedad, por ello, es fundamental la
las fases iniciales del tratamiento. Algunos expertos reco-
sospecha de su existencia, sobre todo en pacientes con
miendan ethionamida como cuarta droga por buena
contacto tuberculoso. Como se ha comentado, el cultivo
penetración a través de las meninges tanto sanas como
en LCR es positivo en un pequeño porcentaje de los
pacientes, con lo cual será fundamental iniciar el trata-miento ante la presencia de clínica meníngea con datos a
El tratamiento con 4 fármacos se administrará duran-
favor de etiología tuberculosa. Los dos casos que se plan-
te 2 meses seguido de 10 meses con I y R. Las dosis a
tean presentaron evolución favorable debido a que la
administrar se aconseja que sean las más altas dentro del
sospecha diagnóstica se estableció en fases iniciales de la
margen recomendado para cada una de ellas. E se dosifi-
enfermedad y se instauró tratamiento antituberculostáti-
cará a 20 mg/kg/24 horas para evitar la neuritis óptica(8-12).
co precozmente. El LCR, la radiografía de tórax y el
Los corticoides se recomiendan a todos los niños
Mantoux resultaron claves en el diagnóstico.
afectos de meningitis tuberculosa. Habitualmente se utili-
1. WHO. Guidance for Nacional Tuberculosis Programmes on
the management of tuberculosis in children. Int J Tuberc Lung
8. Santón M, Navas E. Tuberculosis in special populations.
Dis 2006; 10: 1205-1211.
Enferm Infecc Microbiol Clin 211; 29(Supl 1): 20-25.
2. Yaramis A, Gurkan F, Elevli M, et al. Central Nervous System
9. Guías de Práctica Clínica del SNS AATRM N.º 2007/26.
tuberculosis in children: A review of 214 cases. Pediatrics
Grupo de trabajo de la Guía de Práctica Clínica sobre el
1998; 102: E59.
Diagnóstico, Tratamiento y Prevención de la Tuberculosis2010. www.guiasalud.es.
3. Instituto de Salud Carlos III. Centro Nacional de
Epidemiología. Series Temporales. www.isciii.es.
10. Méndez A, Mellado MJ, Baquero F, García MJ. Tuberculosis.
Protocolos diagnósticos y terapéuticos en pediatría.
4. Gobierno de Aragón. Boletín Epidemiológico Semanal de
Infectología. AEP, SEIP. 2011, págs.: 103-112.
Aragón. Semana 11/2012 (del 13 de febrero al 11 de marzode 2012). www.aragon.es.
11. Moreno-Pérez D, Andrés A, Altet N, Baquero-Artigao F. Diag -
nóstico de la tuberculosis en la edad pediátrica. Docu
5. Doerr C, Starke J, Ong L. Clinical and public health aspects of
mento de consenso de la Sociedad Española de Infect logía
tuberculous meningitis in children. J Pediatr 1995; 127: 27-33.
Pediátrica (SEIP) y la Sociedad Española de Neumología
6. De Juan F. Meningitis tuberculosa. Protocolos diagnósticos y
Pediátrica (SENP). AnPediatr (Barc) 2010; 73: 43.e1-e14.
terapéuticos en pediatría. Infectología. AEP. 2001, págs.: 157-160.
12. NICE clinical guideline. Tuberculosis: clinical, diagnosis and
7. Medical Research Council Report. Streptomycin treatment
management of tuberculosis, and measures for its preven-
of tuberculous meningitis. Lancet 1948; 1: 582-596.
tion and control. March 2011. www.nice.uk.
VOL. 42 - Nº 2 • MAYO-AGOSTO 2012
Sesiones de la Sociedad
Disfagia en una mujer adolescente
G. Herráiz(1), F. Sopeña(2), E. de Val(3), J. Ducons(4), L. Escartín(1), A. Lázaro(1)
(1) Sección Gastroenterología, Servicio de Pediatría. (2) Servicio de Digestivo, Laboratorio de Pruebas funcionales.
(3) Servicio de Radiodiagnóstico. (4) Servicio de Digestivo, Unidad de Endoscopias. Hospital Clínico Universitario Lozano Blesa de Zaragoza
[Bol Pediatr Arag Rioj Sor, 2012; 42: 54]
mucosa esofágica sin alteraciones. La manometría de alta reso-lución confirma funcionalmente que se trata de un trastorno
La acalasia o falta de relajación del esfínter esofágico inferior es
motor esofágico primario compatible con acalasia de cardias
una enfermedad poco común, con una incidencia anual global
tipo II (clasificación de Pandolfino). Se dan pautas higiénico-die-
estimada en torno a 0,5-casos/100.000 personas.
téticas en espera de una decisión terapéutica (dilatación neu-mática o esfinterotomía).
CASO CLÍNICONiña de 14 años con disfagia para sólidos y líquidos de 2 años
de evolución que consulta tras episodio reciente de atraganta-
La acalasia es una patología poco frecuente en la que el diag-
miento con un comprimido. Para deglutir adquiere posturas
nóstico fundamental depende de la manometría de alta resolu-
erectas y realiza movimientos exagerados con el cuello. Sin
ción. El tratamiento está encaminado al alivio de los síntomas y
antecedentes familiares de interés, fue valorada a los 6 años de
la desaparición de la obstrucción. Las dos opciones principales
edad por Alergología por tos persistente con estudio no con-
son la dilatación neumática y la cardiomiotomía anterior asocia-
cluyente. Exploración física normal, buen estado nutricional
da a un procedimiento antirreflujo parcial. Esta última opción
(IMC en el P.75). Estudio de sangre y orina, normales. La explo-
está más extendida en adultos que en la infancia. En el momen-
ración radiológica con contraste muestra un cuerpo esofágico
to actual no hay estudios concluyentes con respecto a la técni-
dilatado, retencionista, estenosado distalmente y con mínimo
ca más apropiada. Dado que la paciente se encuentra más cer-
paso de contraste a cavidad gástrica. El estudio endoscópico
cana a la edad adulta, proponemos la esfinterotomía como la
descarta causas secundarias a esa estenosis y muestra una
principal opción terapéutica.
Hipertensión arterialen paciente con Síndrome de Williams-Beuren
A. Ayerza(1), M. López(2), I. Bueno(1), F. Ramos(1), M. Domínguez(2), M.ª D. García de la Calzada(2), J. Fleta(1), J.L.Olivares(1)
(1) Servicio de Pediatría. Hospital Clínico Universitario «Lozano Blesa», Zaragoza
(2) Sección de Cardiología Infantil. Hospital Infantil Miguel Servet, Zaragoza.
[Bol Pediatr Arag Rioj Sor, 2012; 42: 54]
aorta descendente con gradiente de 146 mmHg. Se realizacorrección quirúrgica de la estenosis aórtica supravalvular y se
El Síndrome de Williams-Beuren es un trastorno genético que
inicia tratamiento médico a pesar de lo cual persisten cifras ele-
afecta a 1/20.000 nacidos vivos; la causa de este síndrome es
vadas de tensión arterial. En estudio genético se confirma
una alteración en el gen de la elastina.
Síndrome de Williams-Beuren (7q 11.23).
Paciente de 13 años procedente de Honduras que ingresa por
La anomalía cardiovascular más frecuente en el Síndrome de
episodio de dolor precordial agudo y posterior pérdida de con-
Williams es la estenosis aórtica supravalvular, aunque se puede
ciencia. Había presentado varios episodios previos de dolor pre-
producir estenosis a nivel de arterias de mediano y gran calibre
cordial y en extremidades inferiores tras ejercicio poco intenso.
por engrosamiento de la media vascular. Pocos pacientes combi-
Exploración física: TA 182/95 mmHg. Fenotipo peculiar.
nan varias anomalías. En nuestro caso el paciente presenta este-
Bradipsíquico. Soplo sistólico IV/VI en meso, foco aórtico, pul-
nosis aórtica supravalvular, pulmonar e hipoplasia severa de aorta,
monar e irradiado a espalda. Pulsos femorales débiles. Resto sin
lo que condiciona una hipertensión arterial secundaria sintomáti-
interés. Se realiza ECG donde se evidencian signos de hipertro-
ca. El Síndrome de Williams es un síndrome que puede tener
fia ventricular izquierda y sobrecarga sistólica. En el ecocardio-
complicaciones serias, por lo tanto debe realizarse el diagnóstico
grama se objetiva estenosis aórtica supravalvular aórtica, pul-
de certeza y en lo posible de forma precoz, para el mejor mane-
monar, hipertrofia ventricular izquierda e hipoplasia severa de
jo del niño y para prevenir las posibles complicaciones.
Sesiones de la Sociedad
A propósito de tres casosde edema agudo hemorrágico del lactante
B. Curto(1), M. López-Campos(1), M. Díez(1), T. Cenarro(2), C. García-Vera(2)
(1) Hospital Infantil Universitario Miguel Servet de Zaragoza. (2) Centro de Salud Sagasta
[Bol Pediatr Arag Rioj Sor, 2012; 42: 55]
El edema agudo hemorrágico del lactante es una vasculitis
Lactante de 18 meses que en contexto de cuadro catarral ini-
aguda leucocitoclástica de pequeños vasos que afecta principal-
cia edema de pabellones auriculares, a las 24 horas comienza
mente a lactantes menores de dos años (EAHL). Se caracteriza
con exantema generalizado y edema de tobillos. No se obser-
por aparición súbita de fiebre y lesiones cutáneas purpúricas.
van otros hallazgos significativos en la exploración.
Puede estar relacionada con insuficiencia renal aguda (IRA),vacunación o toma de medicamentos.
La incidencia es desconocida. Existe controversia sobre si
El EAHL se caracteriza por lesiones en cara, extremidades y glú-
EAHL y la púrpura de Schönlein-Henoch son o no dos entida-
teos, de crecimiento centrífugo, pueden acompañarse de edema
des diferentes.
de las regiones afectadas y típicamente no existe afectación sis-
témica. Se han descrito variantes necróticas y ampollosas. Es lla-
ACIENTES Y MÉTODOS
mativo el buen estado general. En los exámenes de laboratorio
se aprecia leucocitosis y elevación de los reactantes de fase
Lactante de dos años ingresado por fiebre máxima de 39 ºC,
aguda con normalidad de los cultivos. Presenta una evolución
catarro de vías altas y lesiones sobreelevadas en forma de diana,
benigna con desaparición espontánea de las lesiones en 1-3
generalizadas con lesión purpúrica en el centro y edema en
semanas sin dejar cicatriz.
dorso de pies y manos. Resto de exploración normal.
Caso 2Lactante de dos años que presenta fiebre máxima de 38 ºCcoincidiendo con exantema generalizado en las últimas 4 horas.
Cuadro catarral sin otros hallazgos.
Estudio de un pacientecon fiebre y aftas bucales recurrentes
A. Miralles, E. Elías, I. Ruiz, M. Ribes, M. Gracia Casanova
Sección de Infecciosas. Hospital Clínico Universitario Lozano Blesa de Zaragoza
[Bol Pediatr Arag Rioj Sor, 2012; 42: 55]
neutropenia. Del diagnóstico diferencial de neutropenias y fie-bre recurrente, se deducía que podía tratarse de una neutro-
Se considera neutropenia una cifra de neutrófilos absolutos infe-
penia congénita como la neutropenia cíclica. Se realizó análi-
rior a 1.500/mm3. Las neutropenias suponen una predisposición
sis genético al paciente, su padre, su tío, tía y abuelo paternos.
a infecciones graves. En la neutropenia cíclica existen episodios
En todos ellos se ha encontrado una mutación heterocigota
recurrentes cada 3-4 semanas de neutropenia, fiebre, estomati-
en el gen ELA 2 (p. V161- F170) que consiste en un cambio
tis, gingivitis o faringitis.
de nucleótido y que es una mutación descrita en la neutro-
penia cíclica.
Paciente de 16 años seguido desde los 5 años en la consulta
de Infectología pediátrica por haber presentado procesosfebriles acompañados de neutropenia. Asimismo presentaba
La neutropenia cíclica presenta una herencia autosómica domi-
fiebre recurrente cada 20 días asociada a aftas bucales. En los
nante. Consiste en una mutación del gen ELA 2. Se trata de una
antecedentes familiares: el abuelo paterno y una tía paterna
enfermedad rara con una prevalencia muy baja. Para el diagnós-
padecían una sintomatología similar. En las analíticas de sangre
tico de la enfermedad se realizan hemogramas seriados 2-3
se observaba neutropenia, monocitosis, y en alguna ocasión
veces a la semana durante 6-8 semanas. Es imprescindible valo-
linfocitosis. Analizando todas las analíticas realizadas al pacien-
rar el tratamiento con factores estimulantes de colonias en pro-
te, llamaba la atención la existencia de un patrón cíclico de
cesos agudos.
VOL. 42 - Nº 2 • MAYO-AGOSTO 2012
Sesiones de la sociedad
Vacunación frente a hepatitis Aen un centro de salud urbano
L. Gil(1), I. García-Osés(1), L. Escosa(2), N. García-Sánchez(3)
(1) Hospital Infantil Universitario «Miguel Servet» Zaragoza. (2) Hospital Infantil Universitario «La Paz» Madrid.
(3) Centro de Salud Universitario «Delicias Sur» Zaragoza
[Bol Pediatr Arag Rioj Sor, 2012; 42: 56]
La Hepatitis A (HA) es una enfermedad prevenible mediante
Recibieron la vacuna de HA 47 niños, con edad media de 4,5
vacunación. La mayoría de los casos en nuestro medio se rela-
años (DS 3,1) y rango 1-12 años. El 63,8% fueron varones. La
cionan con infección importada. La vacuna es segura y eficaz.
vacunación fue completa en un 55,3%; el 44,7% solo recibió una
Está recomendada, entre otras situaciones, en viajes internacio-
dosis. En un caso de vacunación completa el intervalo entre
nales (VI). Para que la protección sea duradera se requieren
dosis fue superior a 12 meses. De los niños que solo recibieronuna dosis, 9 no regresaron del viaje y 5 fueron re-captados para
vacunar. Los principales destinos del viaje fueron América Latina,Magreb y el Trópico. El 100% de los niños tenía una vacunación
Estudiar la cumplimentación de la vacuna de HA realizada
en nuestra consulta, en niños de 1 a 14 años con motivo de
Se requiere una atención especial a la aplicación de la 2.ª dosis
de la vacuna de HA que permita la captación de pacientesincompletamente vacunados para conseguir una inmunidad
PACIENTES Y MÉTODOS
prolongada. El VI es un momento óptimo para revisar la vacu-nación sistemática de estos niños.
Estudio retrospectivo. Ámbito: consulta de pediatría de un cen-tro de salud urbano. Se ha analizado la vacunación frente a HA
realizada en nuestro cupo en los últimos 5 años, determinando
Steffen R, Kane MA, Shapiro CN, et al. Epidemiology and prevention of
edad en la primera dosis, dosis recibidas, intervalo entre estas y
hepatitis A in travelers. JAMA 1994; 272: 885.
estado vacunal previo al viaje, entre otras variables. Se utilizó
Van Damme P, Banatvala J, Fay O, et al. The International Consensus
una hoja Excell 2007, tanto para la recogida de datos como para
Group on Hepatitis A Virus Immunity. Hepatitis A booster vaccina-
el análisis estadístico.
tion: is there a need? Lancet 2003; 362:1065-1071.
Normas de Publicación
Sociedad de Pediatría de
ARAGÓN, LA RIOJA Y SORIA
Normas de publicación
El Boletín es el órgano de expresión fundamental de la Sociedad de Pediatríade Aragón, la Rioja y Soria. Por ello, además de cumplir con su obligación dedifundir las actividades de la Sociedad, pretende ser portavoz de toda pro-blemática sanitaria y fundamentalmente pediátrica de la región geográficaque engloba. En el Boletín se contemplan las siguientes secciones:
Originales: Trabajos de investigación con diseños de tipo analítico transversal,
Artículo Original
longitudinal, estudio de casos y controles, estudios de cohorte y ensayoscontrolados.
Casos clínicos: Descripción de uno o varios casos clínicos que supongan una
aportación importante al conocimiento de la enfermedad referida.
Cartas al director: Discusión de trabajos publicados recientemente en el
Cartas al Director
Boletín y la aportación de observaciones o experiencias que puedan serresumidas en un texto breve.
Editoriales: Discusión de avances recientes, de interés particular o de temas
básicos para la formación continuada en Pediatría.
Artículos especiales: Bajo este epígrafe se publicarán trabajos de revisión o
Artículos Especiales
recopilación y que, por sus características, no encajen bajo el epígrafe deEditorial.
Sesiones de la Sociedad: Comunicaciones, mesas redondas, sesiones de for-mación, etc., que sean desarrolladas por la Sociedad. Los autores confeccio-
Sesiones de la Sociedad
narán un resumen de hasta 250 palabras como máximo que se hará llegar ala redacción del Boletín en los días siguientes a la sesión.
Becas y Premios: Los autores confeccionarán un resumen de hasta 750 pala-
bras como máximo que se hará llegar a la redacción del Boletín en los díassiguientes a la sesión.
Se podrán editar números monográficos extraordinarios, siempre que elComité de Redacción y los autores interesados decidan conjuntamente lascaracterísticas de los números.
VOL. 42 - Nº 2 • MAYO-AGOSTO 2012
Normas de publicación
Presentación y estructura de los trabajos
Los trabajos se presentarán en hojas DIN A4, mecanografiadas a doble espacio y dejando márgenes no inferiores a 2,5 cm. Todas las páginas deberán ser numeradas consecutivamente, comenzando por la página titular. La extensión delos trabajos no debe sobrepasar los ocho folios en los artículos originales o editoriales, y cinco folios en los casos clíni-cos. Los apartados serán: página titular, resumen y palabras clave, texto, bibliografía, tablas y pies de figuras. Todos los tra-bajos irán acompañados de soporte informático, indicando el sistema operativo y programa utilizados.
Página titular: Título original; nombre y apellidos del autor o autores; nombre del centro de trabajo y población; fecha deenvío; y nombre, dirección, número de teléfono, fax y e-mail del autor al que debe dirigirse la correspondencia.
Resumen y palabras clave: La extensión del resumen no será superior a doscientas palabras. El contenido del resumende los artículos originales y casos clínicos deberá ser estructurado en varios de los siguientes apartados: antecedentes,objetivos, material y métodos, descripción del caso clínico, resultados y/o conclusiones. Se incluirán de tres a diez palabrasclave al final de la página donde figure el resumen.
Se adjuntará una correcta traducción al inglés del título, resumen y palabras clave.
Iconografía: El número de fotografías y figuras deberá ser el mínimo indispensable para la buena comprensión del texto.
Se numerarán en caracteres árabes de manera correlativa por orden de aparición en el texto. En el dorso de la figurase indicará el número, nombre del primer autor y orientación de la misma. Las figuras se entregarán separadas del texto,sin montar, en blanco y negro. En una hoja incorporada al texto se escribirán los correspondientes pies de cada figura.
Tablas: Serán numeradas con caracteres romanos por orden de aparición en el texto, escritas a doble espacio y en hojasseparadas. Tendrán un título en la parte superior que describa concisamente su contenido, de manera que la tabla seacomprensible por sí misma sin necesidad de leer el texto del artículo.
Bibliografía: Las citas bibliográficas deben estar numeradas consecutivamente por orden de aparición en el texto, figu-rando el número entre paréntesis. La referencia de artículos de revistas se hará en el orden siguiente: autores, em-pleando el o los apellidos seguido de la inicial del nombre, sin puntuación, y separado cada autor por una coma; el títu-lo completo del artículo en lengua original; el nombre de la revista según abreviaturas del Index Medicus; año de apari-ción, volumen e indicación de la primera y última páginas. Deben mencionarse todos los autores; cuando sean siete omás se citarán los tres primeros y se añadirán después las palabras «et al». Un estilo similar se empleará para las citasde los libros. A continuación se exponen varios ejemplos:
Artículo: Carrasco S, Guillén T, Marco M, Ramírez JM, Pastor I. Síndrome del desfiladero torácico. Bol Soc Pediatr AragRioj Sor 1997; 27: 186-192.
Libro: Fomon SJ. Infant Nutrition. 2.ª edición. Filadelfia/Londres/Toronto: WB Saunders; 1974. p. 230-242.
Capítulo de libro: Blines JE. Dolor abdominal crónico y recurrente. En: Walker-Smith JA, Hamilton JR, Walker WA, eds.
Gastroenterología pediátrica práctica. 2.ª edición. Madrid: Ergon; 1996. p. 25-27.
No deben incluirse en la bibliografía citaciones del estilo de «comunicación personal», «en preparación» o «sometidoa publicación». Si se considera imprescindible citar dicho material debe mencionarse su origen en el lugar correspon-diente del texto. Ejemplos:
Comunicación personal: (López López A. Comunicación personal).
Trabajos no publicados: (Salinas Pérez C. Estudio patogénico de la neuropatía IgA. En preparación) (Smith J. New agentsfor cancer chemotherapy. Presentado en el Third Annual Meeting of the American Cancer Society, 13 de Junio 1983,Nueva York).
Página web, sitio web, portal…: Joannna Briggs Institute JBI Connect España [Internet]. Madrid: Centre colaborador delJBI; 2008 [consulta el 22 de julio de 2008]. Disponible en: http://es.jbiconnect.org/index.php.
Los trabajos se enviarán para su publicación a Pilar Samper Villagrasa, bien por correo electrónico ([email protected]),o bien por correo postal (Santa Teresa de Jesús, 21, 3.º, 50006 Zaragoza). La secretaria de redacción acusará recibo delos originales entregados e informará acerca de su aceptación y fecha posible de publicación.
Source: http://spars.es/wp-content/uploads/2015/10/Bol-SPARS-2012-vol-42-n2.pdf
901005R06_07Feb11_r6_noCyan.qxd 2/9/11 12:11 PM Page 2 BROVANA® (arformoterol tartrate) Know the medicines you take. Keep a list of them to A population PK analysis indicated that there was no effect of gender upon the pharmacokinetics of 15 mcg*/2 mL show your healthcare provider and pharmacist each time *potency expressed as arformoterol you get a new medicine.
Was ist es, was ändert sich,wie bereite ich mich vor? Wer ist das? Johannes Beus, SISTRIX • Suchmaschinenoptimierung seit 5 Monaten • Betrieb eigener Webprojekte unterschiedlichster Themengebiete und • SISTRIX Toolbox Was ist Google Caffeine? Was ändert sich durch Google Caffeine? Wie kann ich mich auf Google Caffeine vorbereiten? 1 Was ist Google Caffeine?












